Τα κυστικά μορφώματα του παγκρέατος περιλαμβάνουν ποικίλες οντότητες, με διαφορετική παθογένεια, φυσική ιστορία και θεραπευτική προσέγγιση. Η πρόοδος που έχει επιτευχθεί τα τελευταία χρόνια στον απεικονιστικό έλεγχο του οργάνου έχει αυξήσει σημαντικά τις δυνατότητες διάγνωσης των αλλοιώσεων αυτών, με αποτέλεσμα η συχνότητα της ανεύρεσής τους να έχει αυξηθεί συγκριτικά με το παρελθόν.
Οι κυστικές αλλοιώσεις του παγκρέατος μπορούν να ταξινομηθούν με διάφορα κριτήρια (εικόνα 1):
- Με βάση τη δομή της κάψας τους, διακρίνονται σε:
– αληθείς κύστεις οι οποίες περιβάλλονται από κάψα με επιθηλιακό στρώμα
– ψευδείς κύστεις ή ψευδοκύστεις, των οποίων η κάψα αποτελείται μόνο από συνδετικό ιστό χωρίς επιθήλιο - Με βάση το χρόνο εμφάνισής τους διακρίνονται σε:
– συγγενείς κύστεις, που υπάρχουν κατά τη γέννηση
– επίκτητες, οι οποίες εμφανίζονται αργότερα - Με βάση την παθογένειά τους (η σημαντικότερη)
Εικόνα 1: Κυστικές βλάβες του παγκρέατος
Ψευδοκύστεις παγκρέατος
Οι ψευδοκύστεις αποτελούν τη συντριπτική πλειοψηφία των κυστικών μορφωμάτων του παγκρέατος, καλύπτοντας το 75% αυτών. Ως ψευδοκύστη παγκρέατος ορίζεται μία εντοπισμένη συλλογή υγρού πλούσιου σε αμυλάση, εντός ή σε επαφή με το πάγκρεας, η οποία περιβάλλεται από μη επιθηλιοποιημένο τοίχωμα (δηλαδή είναι επιγενής βλάβη).
Στο 75% των περιπτώσεων, οι ψευδοκύστεις είναι αποτέλεσμα παγκρεατίτιδας (περίπου 5% των ασθενών με οξεία παγκρεατίτιδα θα αναπτύξουν ψευδοκύστη, ενώ το ποσοστό αυτό φθάνει το 25-30% στους ασθενείς με χρόνια παγκρεατίτιδα). Μπορεί να σχηματιστούν όμως και μετά από τραυματισμούς του οργάνου (ιατρογενείς ή άλλους), αλλά και στα πλαίσια παγκρεατικών νεοπλασμάτων.
Οι ψευδοκύστεις έχουν συνήθως κυκλικό ή ελλειπτικό σχήμα, εντοπίζονται δε κατά κανόνα στον ελάσσονα επιπλοϊκό θύλακο προς την κεφαλή του παγκρέατος, χωρίς να αποκλείονται και άλλες θέσεις γύρω από το πάγκρεας αλλά και, σπάνια, μακρύτερα από αυτό (μεσοθωράκιο, πύελος). Το μέγεθός τους ποικίλλει, και έτσι η διάμετρός τους κυμαίνεται από 2-30 cm, ο δε όγκος τους από 50-6.000 ml.
Παθογένεια
Κατά την προσβολή της οξείας παγκρεατίτιδας (συνήθως μέτριας έως μεγάλης βαρύτητας) λαμβάνει χώρα διαρροή παγκρεατικού υγρού, λόγω διάβρωσης κλάδων του παγκρεατικού πόρου. Το εξίδρωμα αυτό μαζί με τα φλεγμονώδη περιπαγκρεατικά υγρά συγκεντρώνεται στην περιοχή του ελάσσονος επιπλοϊκού θυλάκου και περιορίζεται από τα γύρω όργανα, τα οποία είναι ο στόμαχος προς τα εμπρός, το εγκάρσιο μεσόκολο προς τα κάτω, ο σπλήνας και η σπληνική καμπή προς τα αριστερά και το δωδεκαδάκτυλο προς τα δεξιά. Η φλεγμονώδης αντίδραση των πέριξ ιστών οδηγεί στο σχηματισμό τοιχώματος, το οποίο αποτελείται από κοκκιώδη ιστό, νεόπλαστα αγγεία και άφθονο συνδετικό ιστό. Θεωρείται από τους περισσότερους ερευνητές ότι όλες οι ψευδοκύστεις στα αρχικά στάδια σχηματισμού τους επικοινωνούν με τον παγκρεατικό πόρο (βλ. Εικόνα 2). Στην εξέλιξη όμως της φλεγμονώδους εξεργασίας η επικοινωνία αυτή συχνά διακόπτεται, λόγω της ανάπτυξης συνδετικού ιστού και γι’ αυτό τελικά μόνο το 30% με 40% των ψευδοκύστεων επικοινωνούν με τον παγκρεατικό πόρο. Παρόμοιος θεωρείται και ο μηχανισμός σχηματισμού των ψευδοκύστεων στη χρόνια παγκρεατίτιδα και στους τραυματισμούς του παγκρέατος, με κεντρικό παθογενετικό συμβάν τη διάσπαση του τοιχώματος του παγκρεατικού πόρου και την εκροή παγκρεατικών υγρών στον περιβάλλοντα χώρο.
Εικόνα 2: ΜRCP με κομβολογοειδή απεικόνιση του παγκρεατικού πόρου ή αλυσίδα λιμνών (chain of lakes), όπως αποκαλείται, και ψευδοκύστη στην ουρά του παγκρέατος επί χρονίας παγκρεατίτιδας.
Παθολογικη ανατοµικη
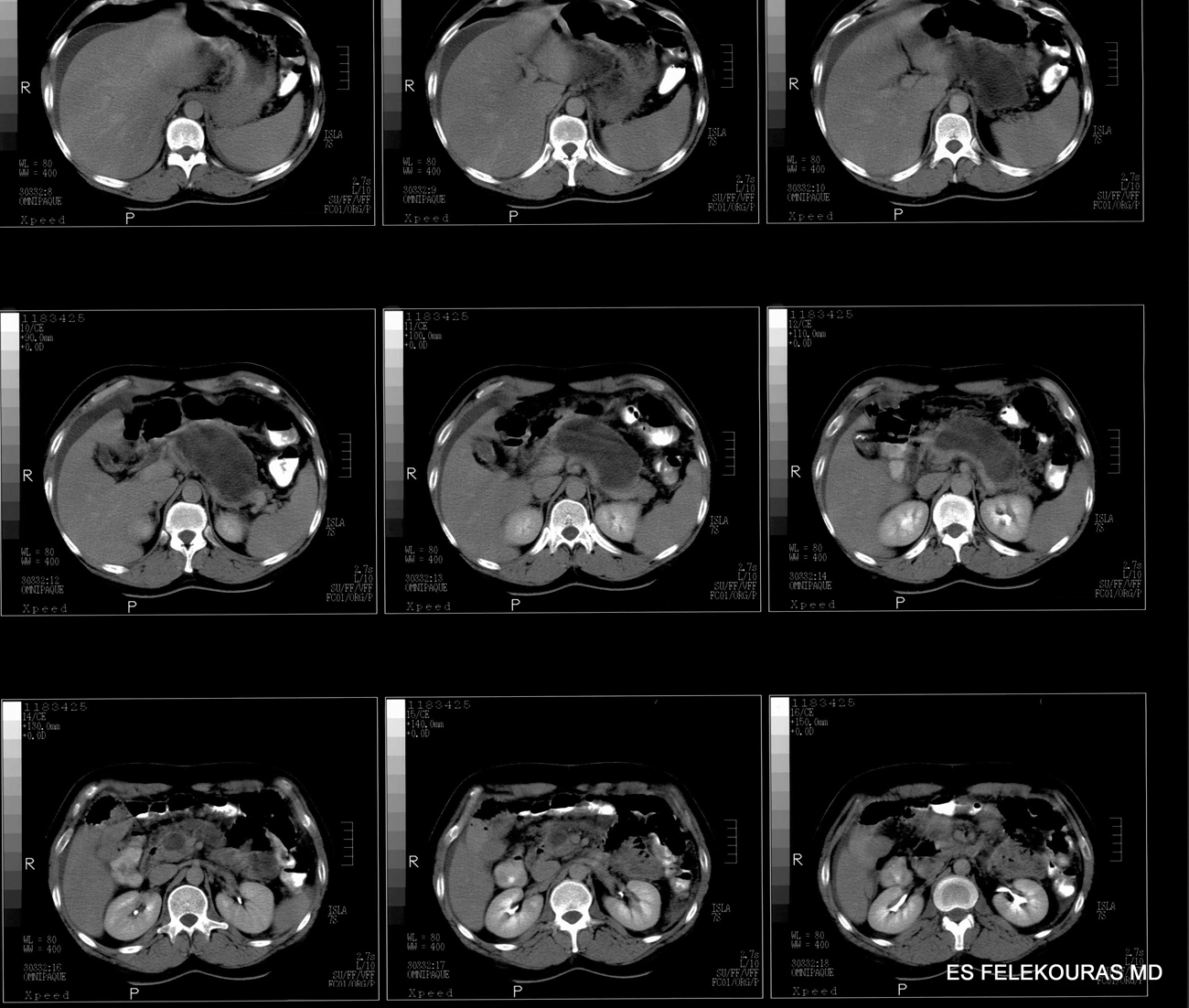
Οι ψευδοκύστεις του παγκρέατος μπορεί να είναι μονήρεις (90%) ή πολλαπλές (10%). Κατά κανόνα οι πολλαπλές είναι αποτέλεσμα αλκοολικής παγκρεατίτιδας (Εικόνα 3). Έχουν ομαλή υφή και διαχωρίζονται σαφώς από τους πέριξ ιστούς. Το περιεχόμενό τους είναι ένα υγρό, συνήθως διαυγές ή ξανθοχρωματικό, μπορεί όμως να είναι και καφεοειδές λόγω αιμορραγιών και ιστικών ρακών (Εικόνα 4). Η περιεκτικότητά τους σε αμυλάση, λιπάση και λοιπά παγκρεατικά ένζυμα είναι αυξημένη. Μικροσκοπικά, το τοίχωμα της ψευδοκύστης αποτελείται από κοκκιώδη και συνδετικό ιστό, ενώ δεν υπάρχει επιθηλιακή στιβάδα. Η σύνθεση του τοιχώματος μεταβάλλεται με την πάροδο του χρόνου, έτσι ώστε οι παλαιότερες ψευδοκύστεις να έχουν παχύτερο τοίχωμα με περισσότερο κολλαγόνο και κάποιες λείες μυϊκές ίνες, ενώ ο κοκκιώδης ιστός είναι πολύ περιορισμένος.
Εικόνα 3: ΑΤ με πολλαπλές ψευδοκύστεις παγκρέατος σε έδαφος χρονίας παγκρεατίτιδας.
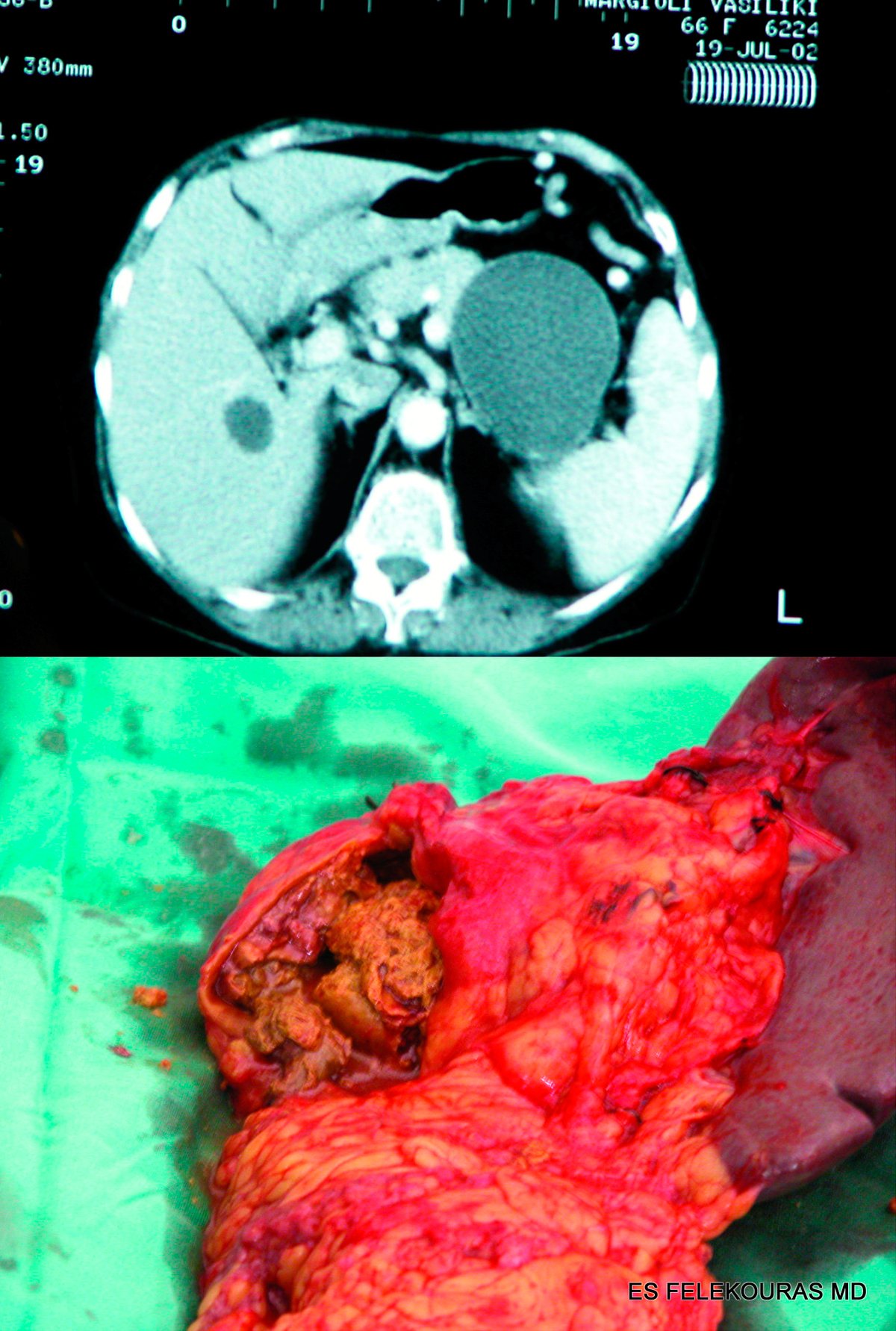
Εικόνα 4: ΑΤ με ψευδοκύστη στην ουρά του παγκρέατος σε ασθενή που υπεβλήθη εν συνεχεία σε περιφερική παγκρεατεκτομή. Το χειρουργικό παρασκεύασμα δεικνύει ότι το υλικό της ψευδοκύστης είναι καφεοειδές λόγω αιμορραγιών και ιστικών ρακών.
Κλινική εικόνα
Τα πιο συνήθη συμπτώματα των ψευδοκύστεων του παγκρέατος είναι το επιγαστρικό άλγος (90%), η ναυτία και ο έμετος (50%), και η απώλεια βάρους (40%). Το επιγαστρικό άλγος αποτελεί την κυριότερη κλινική εκδήλωση των ψευδοκύστεων του παγκρέατος. Εντοπίζεται στο ιδίως επιγάστριο και το αριστερό υποχόνδριο, δεν αποκλείεται όμως η αντανάκλασή του σε όλη την κοιλιακή χώρα και την οσφύ. Έχει αμβλύ, συνεχόμενο χαρακτήρα, ενώ με την πάροδο του χρόνου μπορεί να ενταθεί εάν αυξηθεί το μέγεθος της ψευδοκύστης. Η λήψη φαγητού ενίοτε επιδεινώνει το άλγος, με αποτέλεσμα συχνά οι ασθενείς να αποφεύγουν τη σίτιση και να εμφανίζονται με εκσεσημασμένη απώλεια βάρους. Σε αυτό συντελεί και η εμμένουσα πολλές φορές ναυτία, που συνοδεύει τη λήψη τροφής.
Η κλινική εξέταση μπορεί να καταδείξει σημαντική διαταραχή της θρέψης (κυρίως στις χρόνιες ψευδοκύστεις) και ήπια ευαισθησία στην περιοχή του επιγαστρίου. Σε περιπτώσεις μεγάλων ψευδοκύστεων είναι δυνατή και η ψηλάφησή τους υπό την έννοια ενδοκοιλιακών μαζών υπόσκληρων, ακίνητων και ευαίσθητων (ένα κλινικό εύρημα που δεν ξεπερνάει το 55%). Πολύ συχνά όμως και ιδιαίτερα σε περιπτώσεις μικρών ψευδοκύστεων η κλινική εξέταση δεν αποκαλύπτει κάποιο παθολογικό στοιχείο.
Διάγνωση
Η διάγνωση της ψευδοκύστης του παγκρέατος στηρίζεται κατ’ αρχάς στην κλινική υποψία. Συνήθως πρόκειται για ένα ασθενή ο οποίος πέρασε ένα επεισόδιο οξείας παγκρεατίτιδας και εξακολουθεί να αναφέρει επιγαστρικό άλγος, 7 με 15 ημέρες μετά την πλήρη ύφεση των εργαστηριακών και λοιπών κλινικών ευρημάτων της οξείας προσβολής. Δεν υπάρχουν εργαστηριακά ευρήματα που να αποδεικνύουν την ύπαρξη μιας ψευδοκύστης. Οι εμμένουσες υψηλές τιμές αμυλάσης ορού, δύο με τρεις εβδομάδες μετά την πλήρη υποχώρηση των συμπτωμάτων της οξείας παγκρεατίτιδας, είναι έντονα ενδεικτικές, παρατηρούνται δε σε ένα ποσοστό έως 76% των περιπτώσεων. Ο υπερηχογραφικός έλεγχος της άνω κοιλίας έχει ευαισθησία 75% με 90% για την ανάδειξη των ψευδοκύστεων, ενώ η αξονική τομογραφία θεωρείται η πλέον ευαίσθητη διαγνωστική μέθοδος, μιας και ανιχνεύει την ύπαρξη ψευδοκύστης σε ποσοστό που αγγίζει το 95-100%. Το πλεονέκτημα της ΑΤ είναι ότι η κάψα της κύστης μπορεί να απεικονιστεί, και έτσι μπορεί να χρησιμοποιηθεί για να μετρηθεί η ωριμότητα της συλλογής, καθώς και να εκτιμηθεί η σχέση της ψευδοκύστης με το στόμαχο και το δωδεκαδάκτυλο, στοιχεία χρήσιμα για την επιλογή της θεραπείας. Η ενδοσκοπική παλίνδρομη χολαγγειοπαγκρεατογραφία (ERCP), θεωρείται από τους περισσότερους ερευνητές ότι δεν έχει θέση στη διάγνωση των ψευδοκύστεων του παγκρέατος, και αυτό γιατί η επικοινωνία με τον παγκρεατικό πόρο (που είναι αποδεικτική της ψευδοκύστης) δεν συμβαίνει πάντα, με αποτέλεσμα μια αρνητική ERCP να μην αποκλείει τη διάγνωση. Η διενέργεια της εξέτασης έχει νόημα, όπως θα δούμε παρακάτω, στην επιλογή ή όχι της διαδερμικής εξωτερικής παροχέτευσης για τη θεραπεία της ψευδοκύστης. Η διαδερμική παρακέντηση διά λεπτής βελόνης τέλος, και η βιοχημική εξέταση του περιεχομένου της κύστης μπορεί να δώσει σημαντικές πληροφορίες. Το υγρό των ψευδοκύστεων όπως προαναφέρθηκε είναι πλούσιο σε παγκρεατικά ένζυμα και εξιδρωματικά στοιχεία. Η εξέταση αυτή, όμως, λόγω των επιπλοκών που τη συνοδεύουν (επιμόλυνση της κύστης, ρήξη αυτής, περιτονίτιδα κ.λπ.) δεν χρησιμοποιείται τόσο στη διάγνωση των ψευδοκύστεων, όσο στη διαφορική τους διάγνωση από τα άλλα κυστικά μορφώματα του παγκρέατος όταν είναι αναγκαίο (κατωτέρω ΔΔ κυστικών αλλοιώσεων του παγκρέατος).
Φυσική ιστορία και επιπλοκές των ψευδοκύστεων του παγκρέατος
Η ψευδοκύστη του παγκρέατος μπορεί με την πάροδο του χρόνου να παραμείνει σταθερή ως προς το μέγεθός της, να αυξηθεί σε μέγεθος, μπορεί όμως και σταδιακά να συρρικνωθεί και να εξαφανιστεί. Η πιθανότητα αυτόματης ίασης μιας ψευδοκύστης παγκρέατος είναι συνάρτηση κυρίως του μεγέθους της, του αιτιολογικού της παράγοντα και της ηλικίας της. Όσο μικρότερο είναι το μέγεθος μιας ψευδοκύστης τόσο περισσότερες είναι οι πιθανότητες αυτόματης υποχώρησής της. Οι περισσότεροι ερευνητές συμφωνούν, ότι πρακτικά όλες οι ψευδοκύστεις με διάμετρο μικρότερη από 4 cm ιώνται αυτομάτως. Διάφορες μελέτες έχουν καταδείξει ότι η πιθανότητα αυτόματης υποχώρησης για μια ψευδοκύστη τέτοιας διαμέτρου είναι πάνω από 90%, ενώ η αντίστοιχη πιθανότητα για μια ψευδοκύστη διαμέτρου άνω των 6 cm είναι μικρότερη από 20%. Ο αιτιολογικός παράγοντας φαίνεται από μελέτες, ότι διαδραματίζει κάποιο ρόλο στην πιθανότητα αυτόματης ίασης. Οι ψευδοκύστεις της χρονίας παγκρεατίτιδας έχουν το μικρότερο ποσοστό (0-8%) υποχώρησης, ενώ επίσης λίγες πιθανότητες αυτόματης ίασης εμφανίζουν και οι τραυματικές ψευδοκύστεις. Οι ψευδοκύστεις που σχετίζονται με οξεία παγκρεατίτιδα φαίνεται ότι παρουσιάζουν μεγαλύτερα ποσοστά εξαφάνισης κυρίως σε περιπτώσεις οξείας αλκοολικής παγκρεατίτιδας. Η ηλικία της ψευδοκύστης αποτελεί τέλος ένα πολύ σημαντικό προγνωστικό παράγοντα όσον αφορά την πιθανότητα αυτόματης ίασης. Όσο μικρότερη είναι αυτή, τόσο μεγαλύτερο είναι το ποσοστό υποχώρησης. Σύμφωνα με μελέτες, το ποσοστό αυτόματης ίασης για τις ψευδοκύστεις ηλικίας μικρότερης των 6 εβδομάδων φθάνει το 40%, ενώ για τις ψευδοκύστεις ηλικίας 7 με 12 εβδομάδων το ποσοστό αυτό πέφτει στο 8%, και μηδενίζεται για τις ψευδοκύστεις που ξεπερνούν τις 14 εβδομάδες.
Στη φυσική ιστορία των ψευδοκύστεων περιλαμβάνονται σημαντικές επιπλοκές στο 5-57% των περιπτώσεων, ανεξαρτήτως αιτιολογίας. Οι επιπλοκές των ψευδοκύστεων δεν είναι πολύ συνήθεις, όταν λαμβάνουν χώρα όμως, επιδεινώνουν σημαντικά την κλινική εικόνα του ασθενούς και επιβαρύνουν ιδιαίτερα την πρόγνωση. Θα πρέπει να τονιστεί ότι η πιθανότητα εμφάνισης επιπλοκών αυξάνεται με την πάροδο του χρόνου. Έτσι το ποσοστό εμφάνισης επιπλοκών είναι λιγότερο από 20% για ψευδοκύστεις ηλικίας μικρότερης των 6 εβδομάδων, ενώ το αντίστοιχο ποσοστό φθάνει το 57% μετά την 7η εβδομάδα.
Η κύριες επιπλοκές των ψευδοκύστεων του παγκρέατος είναι:
- η επιμόλυνση
- τα αποφρακτικά φαινόμενα
- οι αιμορραγικές επιπλοκές, και
- η ρήξη τους
Η συντριπτική πλειοψηφία των ψευδοκύστεων είναι στείρες. Η επιμόλυνση αποτελεί τη συχνότερη επιπλοκή τους, το δε ποσοστό εμφάνισής της κυμαίνεται μεταξύ 10-12%. Συνίσταται στον εποικισμό του στείρου περιεχομένου της ψευδοκύστης από βακτήρια κυρίως Gram αρνητικά και αναερόβια του εντέρου. Η διάγνωση της επιμόλυνσης και στη συνέχεια της λοίμωξης στηρίζεται αρχικά στην κλινική εικόνα, όπου ο ασθενής παρουσιάζει πυρετό και επιδείνωση του κοιλιακού άλγους. Ο εργαστηριακός έλεγχος πιθανόν να αναδείξει έντονη λευκοκυττάρωση, ενώ η αξονική τομογραφία δείχνει την ύπαρξη χαμηλής πυκνότητας υγρού και ενδεχομένως την ύπαρξη φυσαλίδων στο εσωτερικό της κύστης. Η υπόνοια επιμόλυνσης της ψευδοκύστης καθιστά απαραίτητη τη διαδερμική παρακέντηση και καλλιέργεια του περιεχομένου της. Φυσικά, το επόμενο βήμα είναι η ανάπτυξη αποστήματος και ως εκ τούτου η διαπύηση της κύστης δεν είναι τίποτα άλλο παρά ένα περιπαγκρεατικό απόστημα. Οι θετικές καλλιέργειες επιβεβαιώνουν τη διάγνωση και κατευθύνουν τη θεραπευτική προσέγγιση.
Οι ψευδοκύστεις – κυρίως οι ευμεγέθεις – είναι δυνατόν να συμπιέσουν παρακείμενα μόρια και να προκαλέσουν έτσι αποφρακτικά φαινόμενα. Τα συνηθέστερα όργανα που προσβάλλονται κατ’ αυτόν τον τρόπο είναι το δωδεκαδάκτυλο και τα εξωηπατικά χοληφόρα, σε ένα ποσοστό που αγγίζει το 10%. Έτσι η πίεση επί του δωδεκαδακτύλου μπορεί να προκαλέσει σημαντική στένωση του αυλού του και ο ασθενής να παρουσιάσει συμπτώματα απόφραξης (τροφώδεις εμέτους, κοιλιακή διάταση, κολικοεδές κοιλιακό άλγος). Από την άλλη μεριά, η συμπίεση του χοληδόχου πόρου μπορεί να είναι τόσο σημαντική, ώστε να προκληθεί αποφρακτικός ίκτερος. Με ανάλογο τρόπο, αλλά σε μικρότερο ποσοστό, μπορεί να προκληθούν συμπτώματα από απόφραξη του εγκαρσίου κόλου, του στομάχου, του λεπτού εντέρου, του ουρητήρα κ.λπ. Ενδιαφέρον εμφανίζει το γεγονός ότι μια μεγάλη ψευδοκύστη μπορεί να προκαλέσει και συμπιεστικά φαινόμενα στην κάτω κοίλη φλέβα, με αποτέλεσμα οιδήματα των κάτω άκρων, αλλά και στην πυλαία φλέβα, με αποτέλεσμα ανάπτυξη πυλαίας υπέρτασης.
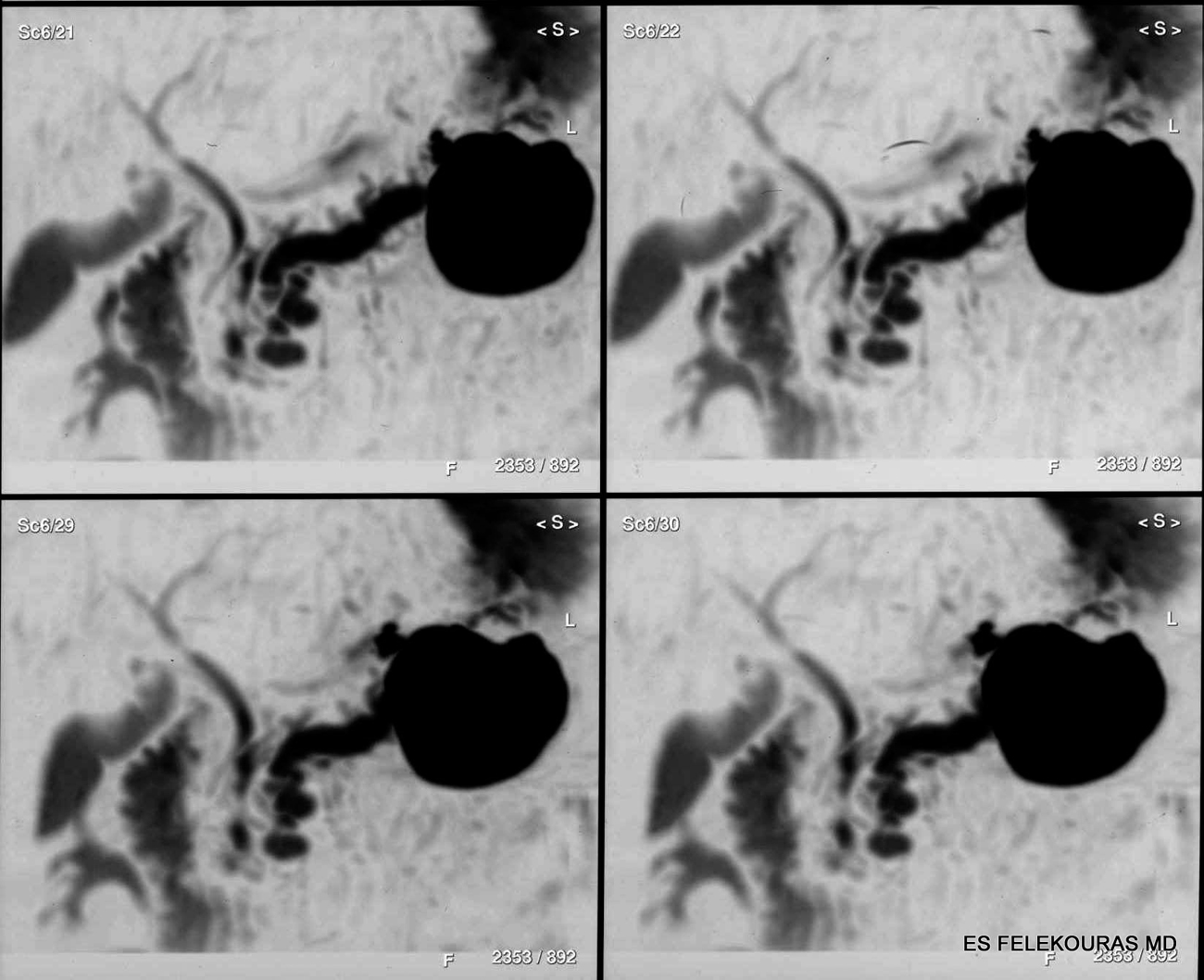
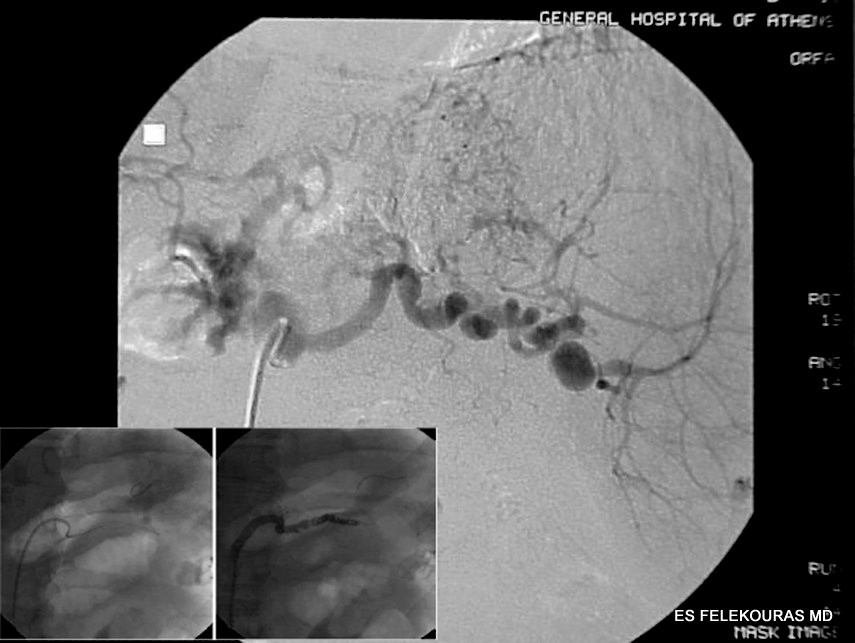
Οι αιμορραγικές επιπλοκές των ψευδοκύστεων εμφανίζονται σε ποσοστό που κυμαίνεται από 5-8%, εμφανίζουν δε την υψηλότερη θνητότητα συγκριτικά με τις υπόλοιπες. Η αιμορραγία προέρχεται συνήθως από μικρά αγγεία στο τοίχωμά τους, μπορεί δε να οδηγήσει σε επέκταση του μεγέθους των ψευδοκύστεων και περαιτέρω ρήξη των μικρών αυτών αγγείων. Το αίμα μπορεί να παραμείνει στην ψευδοκύστη ή να παροχετευθεί αυτόματα στο έντερο, ή μπορεί να φθάσει στο δωδεκαδάκτυλο μέσω του παγκρεατικού πόρου (hemosuccus pancreaticus). Η αιμορραγία αυτή είναι γενικά μη σημαντική. Τα ψευδοανευρύσματα δημιουργούνται από τη διάβρωση του τοιχώματος μιας αρτηρίας από τα παγκρεατικά ένζυμα καθώς και την πίεση που ασκεί μια ψευδοκύστη. Το ψευδοανεύρυσμα μπορεί επίσης να ραγεί στην ψευδοκύστη (και έτσι μετατρέπει την ψευδοκύστη σε ένα μεγαλύτερο ψευδοανεύρυσμα), ή να σπάσει άμεσα προς ένα παρακείμενο σπλάγχνο, την περιτοναϊκή κοιλότητα (με επακόλουθο ραγδαία ενδοκοιλιακή αιμορραγία) ή τον παγκρεατικό πόρο. Η αιμορραγία από ψευδοανεύρυσμα επιπλέκει το 5-10% όλων των περιπτώσεων χρονίας παγκρεατίτιδας με ψευδοκύστεις, αν και ψευδοανευρύσματα διαγιγνώσκονται μέχρι και στο 21% των ασθενών με χρόνια παγκρεατίτιδα που υποβάλλονται σε αγγειογραφία. Πολλές σπλαγχνικές αρτηρίες μπορούν να επιπλακούν με ψευδοανεύρυσμα, αλλά η σπληνική αρτηρία εμπλέκεται πιο συχνά και – σε μικρότερο ποσοστό – η παγκρεατοδωδεκαδακτυλική, η γαστροδωδεκαδακτυλική, η αριστερά γαστρική, η ηπατική και οι μικρές ενδοπαγκρεατικές αρτηρίες (βλ. Εικόνα 5). Μόλις εμφανιστεί η αιμορραγία, η θνητότητα ανέρχεται σε 40-60%, και είναι σχετική της σοβαρότητας της αιμορραγίας και της παρουσίας συνυπαρχουσών παθήσεων. Αν και ο θάνατος από μια ψευδοκύστη είναι σπάνιος, περισσότερο από το 50% της θνητότητας αυτής οφείλεται σε αυτή την επιπλοκή. Η αιμορραγία από ένα ψευδοανεύρυσμα μπορεί να είναι αργή και διαλείπουσα, ή οξεία και μεγάλη. Η πιο συχνή συμπτωματολογία περιλαμβάνει το κοιλιακό άλγος (λόγω της διεύρυνσης της ψευδοκύστης), την ανεξήγητη αναιμία, ή την αιμορραγία από το πεπτικό (ανώτερο ή κατώτερο) (εάν το αίμα μπορεί να φθάσει στο έντερο μέσω της ψευδοκύστης ή μέσω του παγκρεατικού πόρου). Σε πολλές περιπτώσεις εμφανίζεται μια αρχική αυτοπεριοριζόμενη αιμορραγία και ακολουθεί τις επόμενες ώρες ή ημέρες αργότερα μια αντίστοιχη ογκώδης. Η αρχική αυτοπεριοριζόμενη αιμορραγία μπορεί να οφείλεται σε παροδικό επιπωματισμό της αιμορραγίας μέσα στα όρια της ψευδοκύστης. Η παρουσία ανεξήγητης απώλειας αίματος ή η οποιουδήποτε βαθμού γαστρεντερική αιμορραγία σε ένα ασθενή με παγκρεατίτιδα ή μια γνωστή ψευδοκύστη, πρέπει αμέσως να θέτει την υπόνοια για την ύπαρξη ψευδοανευρύσματος, ο δε ασθενής να ενδοσκοπείται άμεσα. Αρνητικά ευρήματα για άλλη παθολογική αιτία αιμορραγίας, όπως π.χ. το πεπτικό έλκος, πρέπει να μας οδηγήσουν στην εκτέλεση ΑΤ με και χωρίς από του στόματος λήψη σκιαγραφικού, και εν συνεχεία αγγειογραφία προς επιβεβαίωση της διάγνωσης και θεραπευτικό εμβολισμό (Εικόνα 6). Σε περιπτώσεις αιμορραγικού shock, η θεραπεία είναι χειρουργική, συνίσταται δε σε περιφερική και κεντρική απολίνωση του αγγείου που αιμορραγεί και παροχέτευση του ψευδοανευρύσματος, ή σε περιφερική παγκρεατεκτομή, όταν η αιμορραγία προέρχεται από ενδοπαγκρεατικά αγγεία της ουράς ή του σώματος του οργάνου.
Εικόνα 5: Αξονική τομογραφία ασθενούς με ψευδοκύστη παγκρέατος που παροχετεύτηκε λαπαροσκοπικά στο στόμαχο Β, Γ. Μετά έτος υποτροπίασε και η ΑΤ έδειξε ότι η υποτροπή ήταν στην πραγματικότητα ψευδές ανεύρυσμα (κίτρινος κύκλος) από τη σπληνική αρτηρία που υπεβλήθη σε λαπαροτομία για θεραπεία. Δ. Η μετεγχειρητική αγγειογραφία δεν ανέδειξε αιμορραγία.
Εικόνα 6: Ανευρύσματα σπληνικής αρτηρίας σε ασθενή με χρόνια παγκρεατίτιδα. Εμβολισμός της σπληνικής αρτηρίας (ένθετο).
Η ρήξη της ψευδοκύστης του παγκρέατος εμφανίζεται σε ποσοστό 3%, μπορεί δε να εκδηλωθεί με διάφορους τρόπους. Ενδέχεται η ρήξη να επισυμβεί μέσα στο γαστρεντερικό σωλήνα, προκαλώντας έτσι τη δημιουργία ενός παγκρεατοεντερικού συριγγίου. Κάτι τέτοιο οδηγεί συχνά στην αυτόματη ίασή της. Τα εσωτερικά αυτά συρίγγια εμφανίζονται κυρίως στη χρόνια παγκρεατίτιδα μετά από τη ρήξη μιας ψευδοκύστης. Έτσι, σε περιπτώσεις μικρορήξεων μπορεί να δημιουργηθεί παγκρεατικός ασκίτης ή συλλογή πλευριτικού υγρού (εάν η ρήξη γίνει προς την υπεζωκοτική κοιλότητα). Η διάγνωση μπορεί να τεθεί με την ανίχνευση υψηλών επιπέδων αμυλάσης στο υγρό της παρακέντησης, συνήθως >4.000 IU/L. Η συντηρητική θεραπεία, που είναι η διακοπή της σίτισης, παρεντερική διατροφή, παροχέτευση του υγρού διαδερμικά και η χορήγηση οκτρεοτίδης είναι αποτελεσματική σε μια μειοψηφία αυτών των ασθενών. Η ενδοσκοπική θεραπεία με την τοποθέτηση ενδοπροθέσεως για την παροχέτευση του παγκρεατικού πόρου στο δωδεκαδάκτυλο, εάν η επικοινωνία είναι στο σώμα ή την κεφαλή, σε συνδυασμό με τη συντηρητική θεραπεία είναι ιδιαίτερα αποτελεσματική. Η ενδοσκοπική θεραπεία είναι λιγότερο αποτελεσματική εάν το συρίγγιο προέρχεται από την ουρά του παγκρέατος και ατελέσφορη εάν αυτό εντοπίζεται περιφερικότερα μιας πλήρους απόφραξης του παγκρεατικού πόρου. Στην κατάσταση αυτή, η περιφερική παγκρεατεκτομή ή/και η χειρουργική παροχέτευση της ψευδοκύστης είναι επιτακτική. Η ERCP ή η MRCP χρησιμοποιούνται προεγχειρητικά για να σκιαγραφήσουν την ανατομία του παγκρεατικού πόρου και να βοηθήσουν στο σχεδιασμό της χειρουργικής επέμβασης.
Η δραματικότερη όμως εκδήλωση της ρήξης μιας ψευδοκύστης εμφανίζεται, όταν αυτή εμφανιστεί ξαφνικά και είναι μεγάλη. Τότε η απότομη εκροή των υγρών της στην περιτοναϊκή κοιλότητα, προκαλεί έντονο περιτοναϊκό ερεθισμό, ο ασθενής δε προσέρχεται με συμπτώματα οξείας χειρουργικής κοιλίας. Η άμεση χειρουργική επέμβαση και παροχέτευση της ψευδοκύστης είναι στην περίπτωση αυτή επιβεβλημένη.
Θεραπεία
Πριν προχωρήσουμε στην περιγραφή των μεθόδων αντιμετώπισης των ψευδοκύστεων του παγκρέατος, θα πρέπει να αναφέρουμε τη θεραπευτική στρατηγική που οφείλει να ακολουθήσει κανείς όταν έρχεται αντιμέτωπος με μια τέτοια κατάσταση. Οι περισσότερο αποδεκτές απόψεις έχουν ως εξής:
- Μία ψευδοκύστη που εμφανίζεται μετά από ένα επεισόδιο οξείας παγκρεατίτιδας, για τις πρώτες 6 εβδομάδες οφείλει μόνο να παρακολουθείται με υπερηχογράφημα και αξονική τομογραφία. Στο διάστημα αυτό αφενός υπάρχουν περισσότερες πιθανότητες αυτόματης υποχώρησης, αλλά και αφετέρου το τοίχωμα της ψευδοκύστης πριν τις 6 εβδομάδες δεν είναι αρκετά ώριμο ώστε να υποβληθεί ο ασθενής επιτυχώς σε κάποια επέμβαση.
- Η παρακολούθηση μπορεί να συνεχιστεί και μετά τις 6 εβδομάδες εφόσον η διάμετρος της κύστης είναι μικρότερη από 6 (κατά άλλους 4) cm και ο ασθενής είναι ασυμπτωματικός, ή αν η ψευδοκύστη παρουσιάζει μείωση του μεγέθους της.
- Η παρακολούθηση δεν έχει νόημα στην περίπτωση ψευδοκύστεων χρονίας παγκρεατίτιδας, μιας και οι πιθανότητες αυτόματης υποχώρησης είναι πολύ μικρές.
- Απόλυτη ένδειξη για θεραπευτική παρέμβαση αποτελούν οι περιπτώσεις όπου το μέγεθος της κύστης είναι μεγαλύτερο από 6 cm και αυξάνεται, όταν αυτή προκαλεί συμπτώματα ή όταν είναι επιπεπλεγμένη.
Οι επιλογές που έχουμε για τη θεραπεία των ψευδοκύστεων είναι:
- η διαδερμική παροχέτευση
- η ενδοσκοπική παροχέτευση
- η χειρουργική αντιμετώπιση
Η σχέση της ψευδοκύστης με τον παγκρεατικό πόρο είναι σημαντική στην επιλογή της θεραπείας της ψευδοκύστης (εικόνα 7)
Εικόνα 7: Επιλογή θεραπείας ανάλογα με την σχέση της ψευδοκύστης με τον ΠΠ
Διαδερµική παρακέντηση
Η διαδερμική παρακέντηση των ψευδοκύστεων υπό υπερηχοτομογραφικό έλεγχο ή υπό αξονική τομογραφία (ΑΤ) είναι μια μέθοδος που αναπτύχθηκε πολύ, παράλληλα με την ανάπτυξη των δύο αυτών απεικονιστικών μεθόδων. Παρόλα αυτά όμως, δεν είναι ιδιαίτερα δημοφιλής για τη θεραπεία των ψευδοκύστεων. Αυτό δε, κατ’ αρχάς γιατί στην περίπτωση που η ψευδοκύστη επικοινωνεί με τον παγκρεατικό πόρο, η διαδερμική εξωτερική παροχέτευσή της θα προκαλέσει πιθανότατα τη δημιουργία ενός παγκρεατοδερματικού συριγγίου (εξωτερικό συρίγγιο). Ιδιαίτερα σε ψευδοκύστεις λόγω χρονίας παγκρεατίτιδας η διαδερμική παροχέτευσή τους συνοδεύεται από αρκετά υψηλά ποσοστά υποτροπής. Στις περιπτώσεις όμως που έχουμε ένα ασθενή ιδιαίτερα επιβαρυμένο (π.χ. λόγω ηλικίας, καρδιοπάθειας κ.λπ.) και κυρίως εάν η ψευδοκύστη είναι επιμολυσμένη, η διαδερμική παροχέτευσή της προσφέρει μια εύκολη και άμεση λύση, που θα δώσει το χρόνο για περαιτέρω θεραπευτικούς χειρισμούς. Η μακροπρόθεσμη επιτυχία της διαδερμικής παροχέτευσης είναι ακόμη άγνωστη, αλλά είναι βεβαίως μικρότερη από ό,τι με τις χειρουργικές τεχνικές. Στις περισσότερες πρώιμες σειρές, το αρχικό ποσοστό επιτυχίας ήταν 85% ή μεγαλύτερο, με τις ανάλογες υποτροπής της ψευδοκύστης λιγότερο από 10%. Αρκετές όμως πιο πρόσφατες μελέτες έχουν δείξει, ότι το ποσοστό υποτροπής είναι υψηλότερο σε μακρόχρονη παρακολούθηση. Επιπλοκές εμφανίζονται σε λιγότερο από 10-15%, περιλαμβάνουν δε την αιμορραγία, τη διαπύηση της κοιλότητας και το σχηματισμό ενός εξωτερικού δερματικού συριγγίου κατά μήκος του πόρου του σωλήνα παροχέτευσης. Η αποτυχία αυτή είναι συχνότερη σε ασθενείς που έχουν υποστεί κεντρικότερη στένωση-απόφραξη του παγκρεατικού πόρου. Εδώ ο ρόλος της ERCP είναι σημαντικός στη θεραπεία με ενδοπρόθεση και στην προ της παροχέτευσης διάγνωση του προβλήματος. Οι ενδοπροθέσεις του παγκρεατικού πόρου προκαλούν αλλοιώσεις ίδιες με εκείνες της χρονίας παγκρεατίδας. Για το λόγο αυτό, η ενδοπρόθεση πρέπει να αφαιρεθεί μετά από μερικές εβδομάδες. Η υποτροπή μιας συμπτωματικής ψευδοκύστης μετά από την αφαίρεση του σωλήνα εξωτερικής παροχέτευσης απαιτεί συνήθως χειρουργική θεραπεία.
Ενδοσκοπική παροχέτευση
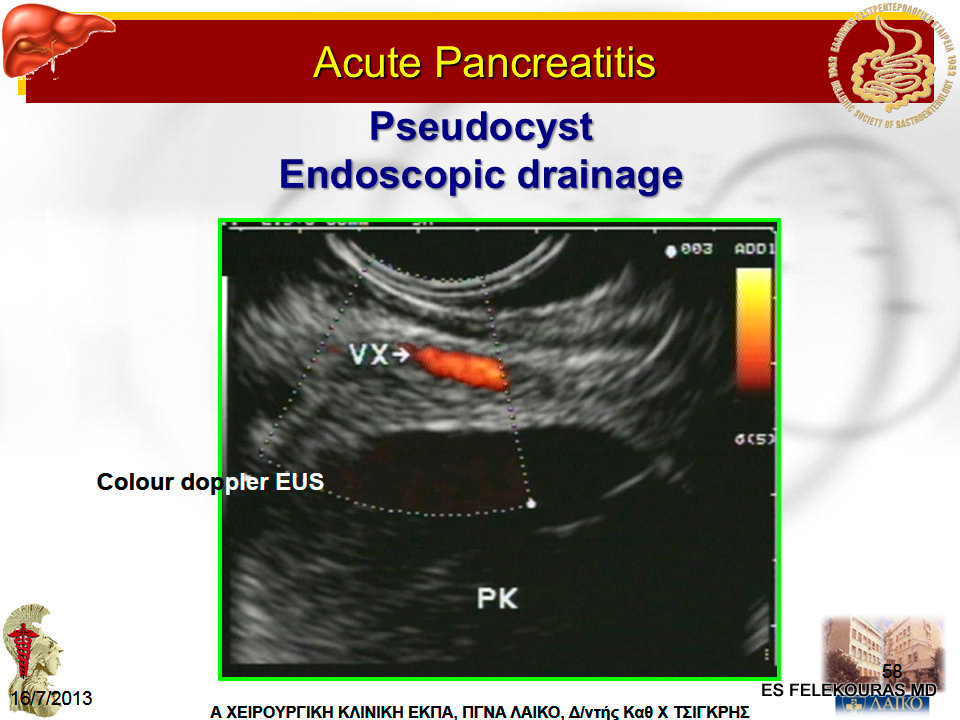
Η ενδοσκοπική παροχέτευση έχει ένδειξη στις ανεπίπλεκτες κύστεις της χρονίας παγκρεατίτιδας. Η εσωτερική παροχέτευση μπορεί να ολοκληρωθεί ενδοσκοπικά διά της θηλής του Vater (transpapillary endoscopic retrograde pancreatic drainage – ERPD), ή μέσω μιας κυστεογαστροστομίας ή κυστεοδωδεκαδακτυλοστομίας. Η προσέγγιση που επιλέγεται, εξαρτάται πρώτιστα από τη διαθέσιμη εμπειρία, καθώς επίσης και τη θέση της ψευδοκύστης, γενικά όμως η ενδοσκοπική παροχέτευση στο στόμαχο είναι προτιμητέα σε κέντρα με μεγάλο αριθμό περιστατικών και με εμπειρία στη μέθοδο καθώς και σε ασθενείς υψηλού χειρουργικού κινδύνου. Το ώριμο τοίχωμα της χρονίας κύστης και κυρίως αν αυτό ευρίσκεται σε στενή γειτνίαση με το οπίσθιο τοίχωμα του στομάχου, επιτρέπει την παροχέτευσή της προς το στόμαχο κυρίως με τη βοήθεια του γαστροσκοπίου και με τη χρήση του EUS προς αποφυγή των πολλών και μεγάλων αγγειακών στελεχών.
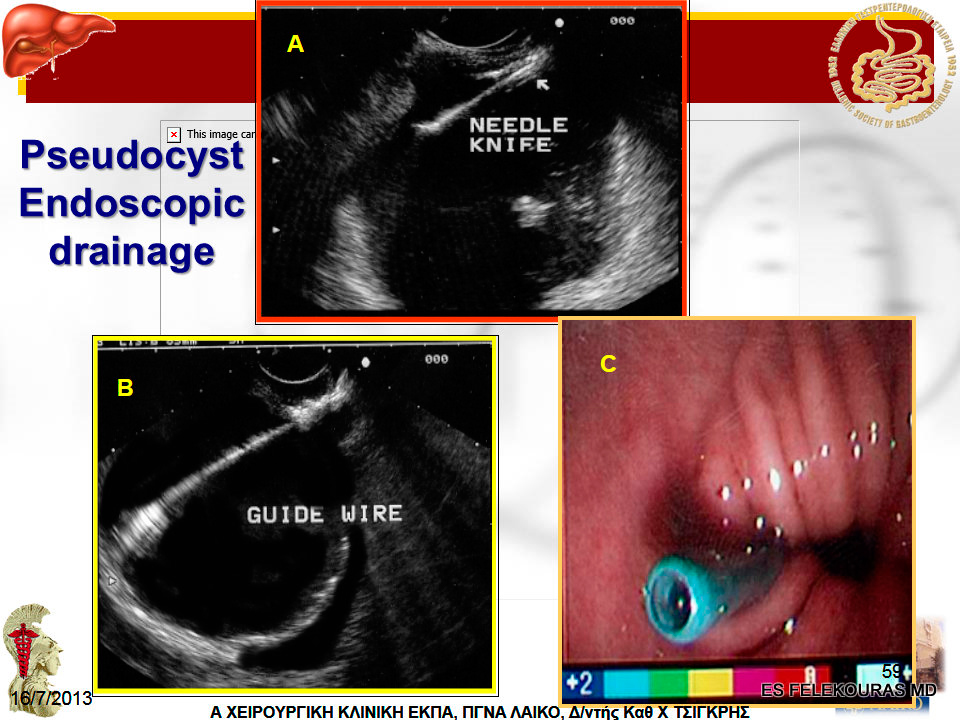
Πρώτα, υπό το EUS, γίνεται η παρακέντηση της κύστης προς επιβεβαίωσή της και εν συνεχεία η ενδοσκοπική παροχέτευση επιτυγχάνεται με τη διενέργεια μιας τομής στην ψευδοκύστη μέσω του οπισθίου τοιχώματος του στομάχου ή του δωδεκαδακτύλου. Η τομή αυτή είναι αρκετά μεγάλη και μέσω αυτής τοποθετείται ένας καθετήρας pig tail. Στις ψευδοκύστεις της οξείας παγκρεατίτιδας η μέθοδος ίσως δεν είναι και η πιο κατάλληλη, μιας και δεν είναι σίγουρο ότι η ψευδοκύστη επικοινωνεί στερρώς με το στόμαχο, κάτι που είναι απαραίτητο για την επιτυχή έκβαση της τεχνικής αυτής. Άλλες ενδοσκοπικές τεχνικές, όπως η παροχέτευση διά της θηλής του Vater (Εικόνα 8 και 9), είναι πολύ πιο εξειδικευμένες, τα δε αποτελέσματά τους δεν είναι ακόμη τέτοια που να δικαιολογούν την ευρεία χρήση τους, ειδικά λόγω της διαπύησης της κύστης.
Εικόνα 8: Σχηματική ενδοσκοπική τοποθέτηση ενδοπρόθεσης, για την παροχέτευση παγκρεατικής ψευδοκύστης.
Εικόνα 9: Ελάσσονες επεμβατικές τεχνικές για αντιμετώπιση επιμολυνθείσας παγκρεατικής νέκρωσης
Παγκρεατική ψευδοκύστη που περιέχει εντός της παγκρεατικά νεκρώματα δεν είναι κατάλληλη για ενδοσκοπική ή διαδερμική παροχέτευση, επειδή καμία τεχνική δεν μπορεί να εκκενώσει το νεκρωτικό υλικό, αν και οι δύο μέθοδοι είναι επιτυχείς όσον αφορά στην παροχέτευση του υδαρούς υγρού της ψευδοκύστης. Εάν οι διαδερμική ή ενδοσκοπική τεχνική χρησιμοποιηθεί σε τέτοιες ψευδοκύστεις, είναι σημαντικό να εκλύεται η ψευδοκύστη τακτικά μέσω του σωλήνα παροχέτευσης ή μέσω ενός ενδοσκοπικά τοποθετημένου ρινοκυστικού καθετήρα αντίστοιχα, για να συνεχισθεί η ρευστοποίηση των νεκρωτικών υλικών και να αποφευχθεί η δευτεροπαθής λοίμωξη. Σε αυτές τις καταστάσεις, η χειρουργική παροχέτευση πρέπει να προτιμηθεί επειδή το νεκρωτικό υλικό μπορεί να αφαιρεθεί πριν την εντερική αναστόμωση.
Τα ποσοστά νοσηρότητας (10-20%) αλλά και επιτυχίας (70-90%) με την ενδοσκοπική μέθοδο παροχέτευσης είναι συγκρίσιμα με αυτά της χειρουργικής αντιμετώπισης, υπό την προϋπόθεση όμως ότι εκτελείται από έμπειρο ενδοσκόπο, παρά το γεγονός ότι η μέθοδος έχει μελετηθεί σε σχετικά μικρές ομάδες πολύ καλά επιλεγμένων ασθενών. Οι επιπλοκές της μεθόδου περιλαμβάνουν την αιμορραγία (που μπορεί να είναι μαζική), τη διάτρηση, και την επιμόλυνση των προηγουμένως στείρων συλλογών. Η κάλυψη με αντιβιοτικά και η άμεση διαθεσιμότητα χειρουργικής παρέμβασης αποτελούν ουσιαστικές προϋποθέσεις. Ίσως οι μισές από όλες τις ψευδοκύστεις μπορεί κατ’ αυτόν τον τρόπο να παροχετευθούν και παρόλο που τα μακροχρόνια αποτελέσματα δεν είναι ακόμη γνωστά, η μέθοδος ίσως καταστεί σύντομα η θεραπεία εκλογής για την παροχέτευση των παγκρεατικών ψευδοκύστεων.
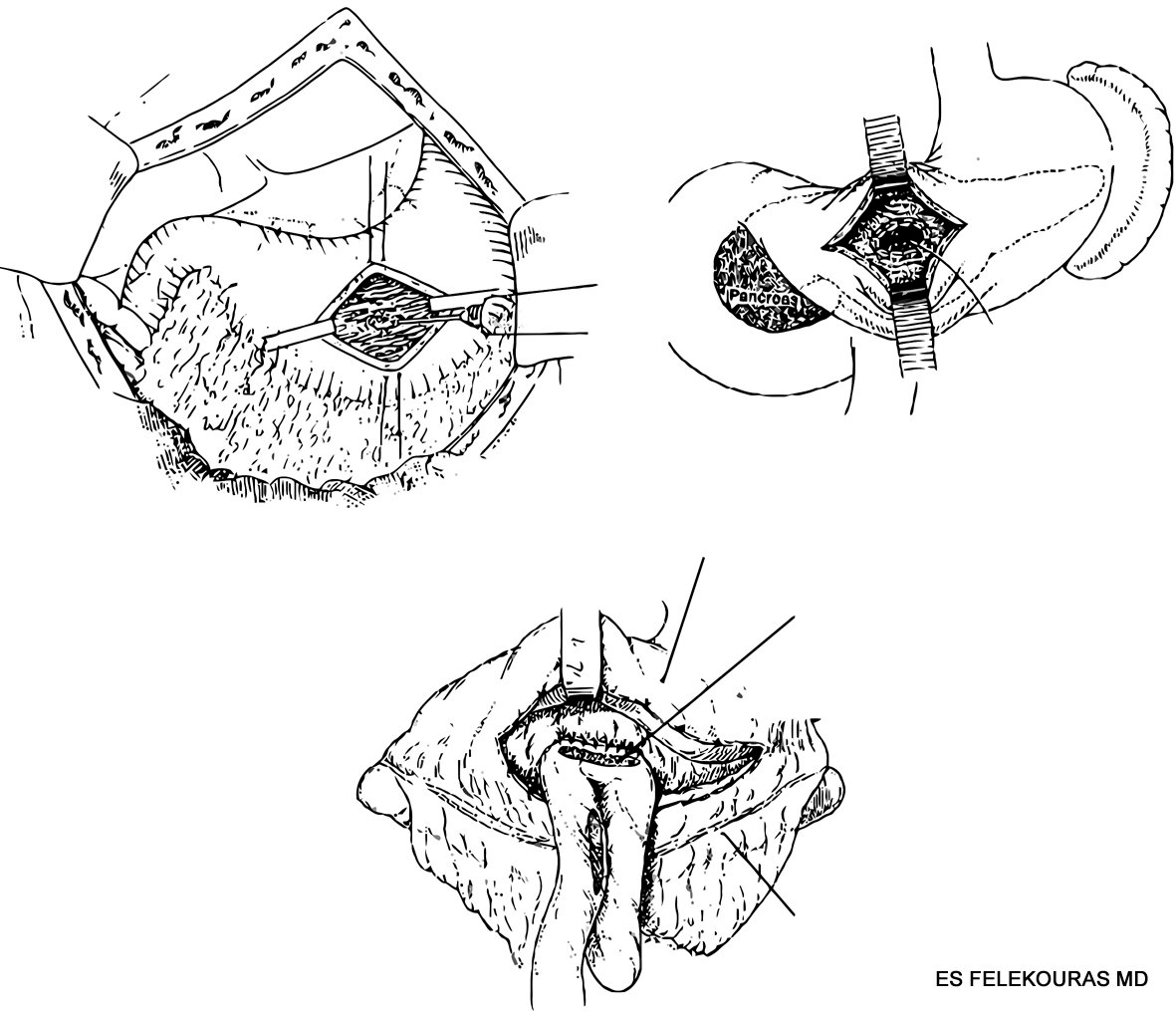
Οι χειρουργικές τεχνικές που χρησιμοποιούνται για τη θεραπεία των ψευδοκύστεων είναι η παγκρεατεκτομή (βλ. Εικόνα 10), η εξωτερική και η εσωτερική παροχέτευση της κύστης (εικόνα 11). Η παγκρεατεκτομή χρησιμοποιείται για τη θεραπεία ψευδοκύστεων που εντοπίζονται στην ουρά του παγκρέατος. Στις περιπτώσεις αυτές, ιδιαίτερα δε όταν η εσωτερική παροχέτευση δεν είναι τεχνικά εφικτή, εκτελείται ουραία παγκρεατεκτομή με συναφαίρεση της κύστης. Απόλυτη ένδειξη εκτομής της ψευδοκύστης αποτελεί επίσης και η περίπτωση εκείνη που δεν είναι δυνατόν να διαφοροδιαγνωσθεί με βεβαιότητα από ένα κυστικό νεόπλασμα του παγκρέατος. Η εξωτερική παροχέτευση της ψευδοκύστης συνίσταται στην προς τα έξω κατεύθυνση του περιεχομένου της, με την τοποθέτηση παροχετευτικού σωλήνα στην κοιλότητά της. Προτείνεται στις περιπτώσεις επιμολυσμένων ψευδοκύστεων, κύστεων που προκαλούν αιμορραγικές επιπλοκές καθώς και σε περιπτώσεις μεγάλης ρήξης στην περιτοναϊκή κοιλότητα, όπου απαιτείται μια γρήγορη και απλή λύση. Το υψηλό ποσοστό παγκρεατικών συριγγίων που συνοδεύουν την εξωτερική παροχέτευση όμως, καθώς και το γεγονός ότι η διαδερμική θεραπεία έχει ανάλογα ποσοστά επιτυχίας στην αντιμετώπιση των επιμολυσμένων ψευδοκύστεων με λιγότερες επιπλοκές, καθιστούν τη μέθοδο όχι ιδιαίτερα δημοφιλή.
Εικόνα 10: Περιφερική παγκρεατεκτομή για την εκτομή κύστεως της εικόνας 4
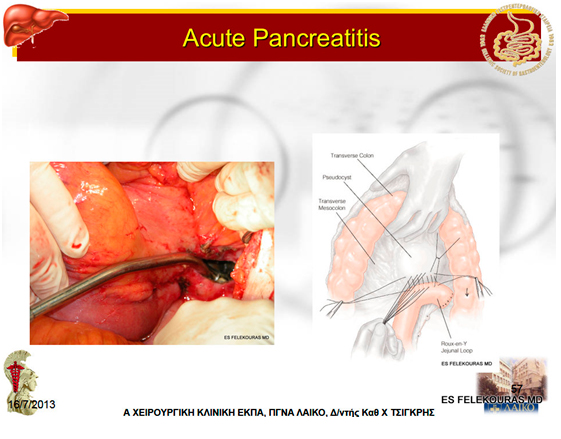
Εικόνα 11: Σχηματική παροχέτευση ψευδοκύστης στο στόμαχο (Α, Β) και στο λεπτό έντερο, μέσω μιας κυστεονηστιδικής αναστόμωσης κατά Roux-en-Y.
Η εσωτερική παροχέτευση αποτελεί την πιο διαδεδομένη μέθοδο αντιμετώπισης των ψευδοκύστεων του παγκρέατος. Συνίσταται στη δημιουργία αναστόμωσης της ψευδοκύστης με τον πεπτικό σωλήνα. Οι συνηθέστερες θέσεις που γίνεται η αναστόμωση αυτή είναι ο στόμαχος (κυστεογαστροστομία), η νήστιδα (κυστεονηστιδοστομία κατά Roux-en-Y), όπου επί χρονίας παγκρεατίτιδας μπορεί να συνδυασθεί με μια παροχετευτική επέμβαση του παγκρεατικού πόρου (π.χ. τροποποιημένη επέμβαση Puestow) (εικόνα 10) και σπανιότερα το δωδεκαδάκτυλο (κυστεοδωδεκαδακτυλοστομία). Όταν η κύστη περιορίζεται στο οπίσθιο τοίχωμα του στομάχου η δημιουργία κυστεογαστρικής αναστόμωσης είναι η επέμβαση εκλογής (Εικόνα 11). Όταν η ψευδοκύστη είναι ιδιαίτερα ευμεγέθης και επεκτείνεται κάτω από το μείζον τόξο του στομάχου, τότε θεωρείται σωστότερη η δημιουργία αναστόμωσης με τη νήστιδα (Εικόνα 9Γ). Μερικοί χειρουργοί εκτελούν σήμερα τις επεμβάσεις αυτές λαπαροσκοπικά. Οι κυστεοδωδεκαδακτυλικές αναστομώσεις δεν είναι τόσο δημοφιλείς, λόγω κινδύνου κάκωσης του χοληδόχου πόρου και της γαστροδωδεκαδακτυλικής αρτηρίας, αλλά και επειδή η στεγανότητά τους είναι επισφαλής. Η χειρουργική θεραπεία έχει ένα ποσοστό επιτυχίας το 90% (απώτερα αποτελέσματα) και θνητότητα λιγότερη από 3%, αν και οι ψευδοκύστεις υποτροπιάζουν στο 10% περίπου των περιπτώσεων. Το άλγος σε περίπτωση χρονίας παγκρεατίτιδας υποτροπιάζει στο ήμισυ των περιπτώσεων.
Άλλες κύστεις του παγκρέατος
Συγγενείς κύστεις παγκρέατος (Αληθείς)
Στις συγγενείς κύστεις παγκρέατος ανήκουν διάφορες παθολογοανατομικές οντότητες με πιο συχνές, τις απλές μονήρεις, τις πολλαπλές, τις εντερογενείς και τις κύστεις που συνοδεύουν γενετικά σύνδρομα, όπως η κυστική ίνωση, το σύνδρομο von Hippel Lindau κ.λπ. (βλ. εικόνα 1). Είναι ιδιαίτερα σπάνιες καταστάσεις ειδικά οι μονήρεις, κατά κανόνα δε εκδηλώνονται στην παιδική ηλικία ως ευμεγέθεις ενδοκοιλιακές μάζες. Η χειρουργική τους εξαίρεση συνιστάται στην περίπτωση που προκαλούν συμπτώματα, ή όταν δεν είναι δυνατή η διαφορική διάγνωσή τους από κακοήθεις βλάβες.
Παρασιτικές κύστεις παγκρέατος
Η εχινόκοκκος κύστη αφορά όπως γνωρίζουμε κυρίως το ήπαρ, μπορεί όμως να εμφανιστεί και σε οποιοδήποτε άλλο σημείο του σώματος. Το πάγκρεας δεν αποτελεί συνήθη περιοχή εντόπισης του παρασίτου, έχουν όμως περιγραφεί τέτοιες περιπτώσεις στη βιβλιογραφία. Η θεραπεία είναι η χειρουργική εξαίρεση της κύστης.
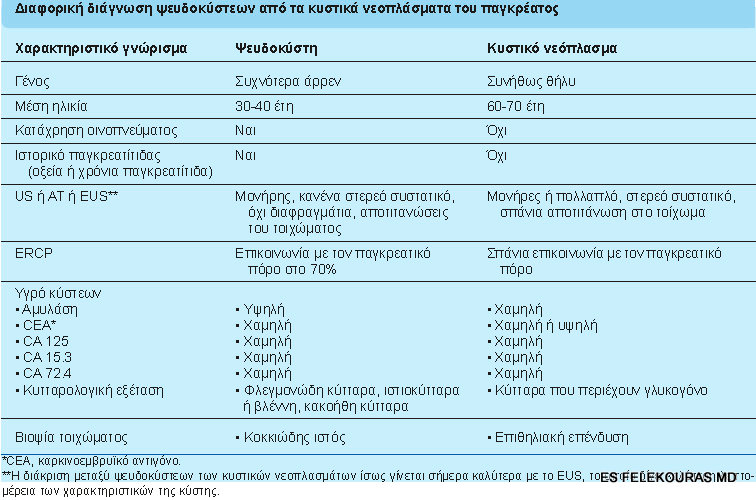
Διαφορική διάγνωση κύστεων του παγκρέατος (εικόνα 12)
Στην περίπτωση που έχουμε να κάνουμε με ένα ασθενή ο οποίος πέρασε ένα επεισόδιο οξείας παγκρεατίτιδας και ο απεικονιστικός έλεγχος καταδεικνύει μια κυστική αλλοίωση στο πάγκρεας, η διάγνωση της ψευδοκύστης είναι πολύ πιθανή. Θα πρέπει όμως να μην ξεχνάμε στην περίπτωση αυτή και τις λεγόμενες οξείες περιπαγκρεατικές συλλογές υγρού, που εμφανίζονται σε ποσοστό 50% των ασθενών με οξεία παγκρεατίτιδα. Όπως αναφέρθηκε στο κεφάλαιο της οξείας παγκρεατίτιδας, οξείες παγκρεατικές συλλογές είναι συλλογές εξιδρωματικών υγρών γύρω από το πάγκρεας, ως αποτέλεσμα της εκτεταμένης φλεγμονώδους εξεργασίας στην περιοχή. Δεν επικοινωνούν με τον παγκρεατικό πόρο και δεν περιέχουν παγκρεατικά ένζυμα, υποχωρούν δε κατά κανόνα σε διάστημα λιγότερο από 3 εβδομάδες από την οξεία προσβολή. Γι’ αυτό ακριβώς και η διάγνωση της ψευδοκύστης δεν μπορεί να τεθεί ποτέ πριν από το διάστημα αυτό.
Οι ψευδοκύστεις αποτελούν το 75% περίπου όλων των κυστικών συλλογών του παγκρέατος, πλην όμως όλες οι κυστικές συλλογές που αναδεικνύονται στην ΑΤ δεν είναι ψευδοκύστεις. Διάφορες άλλες κυστικές συλλογές μπορούν να μιμηθούν την εμφάνιση μιας ψευδοκύστης, ειδικότερα δε τα κυστικά νεοπλάσματα.
Διεγχειρητικά κριτήρια: Δεν είναι λίγες οι περιπτώσεις, όμως, που δεν είναι δυνατή προεγχειρητικά η διαφορική διάγνωση. Στις περιπτώσεις αυτές οφείλει κανείς να προχωρήσει σε λαπαροτομία, η οποία θα δώσει σημαντικές πληροφορίες. Μακροσκοπικά, η ψευδοκύστη έχει συνήθως στιλπνό λείο τοίχωμα και ομαλό σχήμα, ενώ το νεόπλασμα εμφανίζει σχήμα και υφή ανώμαλη. Κατά τη λαπαροτομία, όμως, μπορούμε και οφείλουμε να στείλουμε τμήματα του τοιχώματος για πολλαπλές ταχείες βιοψίες. Έτσι στην περίπτωση των ψευδοκύστεων δεν ανευρίσκεται επιθηλιακό στρώμα στο τοίχωμα, ενώ στην περίπτωση των νεοπλασμάτων το τοίχωμα περιλαμβάνει και επιθήλιο.
Μετεγχειρητικά κριτήρια: Μετά την παροχέτευσή της, τέλος, μία ψευδοκύστη υποχωρεί πλήρως σε ένα διάστημα μεταξύ 1 και 3 εβδομάδων. Ο απεικονιστικός έλεγχος που θα γίνει μετά το διάστημα αυτό, οφείλει να δείξει εξαφάνιση του κυστικού μορφώματος. Η παραμονή του από την άλλη μεριά, και πολύ περισσότερο η αύξηση του μεγέθους του σημαίνει ότι δεν πρόκειται πιθανότατα για ψευδοκύστη, αλλά για ένα κυστικό νεόπλασμα, στο οποίο όπως είναι γνωστό η παροχέτευση δεν παρέχει κανένα αποτέλεσμα. Θα μπορούσε να λεχθεί, ότι αυτό αποτελεί την τελική δικλείδα ασφαλείας για την ανακάλυψη μιας κακοήθειας.
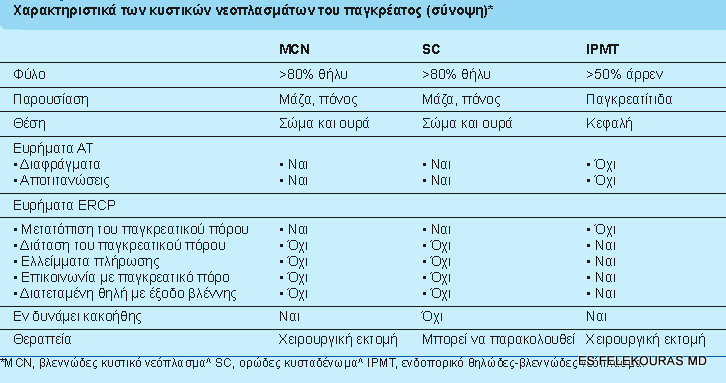
Έτσι λοιπόν, περίπου το ένα τρίτο όλων των κυστικών νεοπλασμάτων υπόκειται σε πιθανότητα κακοήθειας. Τα κυστικά νεοπλάσματα πρέπει να τεθούν στη διαφορική διάγνωση, όταν ανακαλύπτεται μια απλή συμπτωματική ή ασυμπτωματική παγκρεατική συλλογή σε έναν ασθενή (συνήθως μια μέσης ηλικίας γυναίκα) χωρίς ιστορικό, αλλά ούτε και παράγοντες κινδύνου για παγκρεατίτιδα. Η εύρεση εσωτερικών διαφραγμάτων ή όζων στο τοίχωμα της κύστης είναι ιδιαίτερα υποδηλωτικά ενός κυστικού νεοπλάσματος. Τα χαρακτηριστικά γνωρίσματα που μπορούν να βοηθήσουν στη διαφοροποίηση μιας ψευδοκύστης από ένα κυστικό νεόπλασμα περιγράφονται στην εικόνα . Τα νεοπλάσματα αυτά είναι γενικά ιάσιμα και δεν πρέπει να συγχέονται με τις ψευδοκύστεις, ακόμα και αν απαιτείται λαπαροτομία για να τα διαφοροποιήσει.
Εάν η ψευδοκύστη μπορεί να αποκλειστεί, τότε πρέπει να διαγνώσουμε αν ο ασθενής έχει κάποιο κυστικό νεόπλασμα που χρειάζεται χειρουργική επέμβαση λόγω κακοήθειας ή πιθανής κακοήθειας. Οι όγκοι με πιθανότητα κακοήθειας είναι τα βλεννώδη νεοπλάσματα (MCN), τα IPMT, τα θηλώδη κυστικά νεοπλάσματα και οι νησιδιακοί κυστικοί όγκοι. Τα ορώδη κυσταδενώματα (SC), αντίθετα, είναι σχεδόν όλα καλοήθη. Η διαγνωστική εξέταση επιλογής είναι η ελικοειδής ΑΤ με την ενδοφλέβια χορήγηση σκιαγραφικού, που επιτρέπει τον εντοπισμό των όγκων και μερικές φορές τη διάκριση των κριτήρια διαφορικής διάγνωσης είναι:
Κλινικά κριτήρια: Οι ψευδοκύστεις συνήθως εμφανίζονται σε ασθενείς που έχουν κάποιο ιστορικό οξείας ή χρονίας παγκρεατίτιδας ή τραύματος ή επέμβασης στο πάγκρεας. Τα κυστικά νεοπλάσματα από την άλλη μεριά, δεν σχετίζονται με τις παραπάνω καταστάσεις. Οι ψευδοκύστεις εξάλλου προκαλούν συχνά συμπτώματα (κυρίως πόνο), ενώ τα νεοπλάσματα στα αρχικά στάδια όχι. Επιπλέον οι ψευδοκύστεις εμφανίζουν ελαφρώς αυξημένη συχνότητα στους άνδρες, ενώ τα κυστικά νεοπλάσματα αφορούν κυρίως γυναίκες. Τέλος σε ένα ποσοστό 50-75% των ασθενών με ψευδοκύστεις ανιχνεύεται αυξημένη τιμή της αμυλάσης ορού, ενώ στα κυστικά νεοπλάσματα δεν ισχύει κάτι τέτοιο.
Απεικονιστικά κριτήρια: Ενώ δεν είναι απόλυτα, μπορούν όμως να μας δώσουν κατευθυντήριες γραμμές. Συγκεκριμένα, οι ψευδοκύστεις στον έλεγχο με υπερήχους ή στην αξονική τομογραφία εμφανίζονται συνήθως μονήρεις, σαφώς αφοριζόμενες από τους γύρω ιστούς, χωρίς διαφραγμάτια ή συμπαγή στοιχεία. Τα κυστικά νεοπλάσματα όμως συχνά συγκεντρώνουν αντίστοιχα κάποια από αυτά τα χαρακτηριστικά. Η ERCP από την άλλη μεριά, μπορεί να καταδείξει επικοινωνία με τον παγκρεατικό πόρο στις ψευδοκύστεις, ενώ κάτι τέτοιο δεν ισχύει στα νεοπλάσματα. Ο αγγειογραφικός έλεγχος, τέλος, στην περίπτωση των ανεπίπλεκτων ψευδοκύστεων δείχνει παρεκτόπιση των γύρω αγγείων από την κύστη, ενώ στα κυστικά νεοπλάσματα μπορεί να αναδειχθεί αυξημένη αγγειοβρίθεια ή και παγίδευση κάποιου αγγειακού κλάδου από τον κακοήθη όγκο.
Βιοχημικά κριτήρια: Σε περιπτώσεις δύσκολων διαφοροδιαγνωστικών περιπτώσεων, η παρακέντηση της κύστης και η εξέταση του υγρού που περιέχει, μπορεί να βοηθήσει αρκετά στην ταυτοποίηση των ορωδών κυσταδενωμάτων από τα άλλα νεοπλάσματα.
Το EUS ειδικά σε συνδυασμό με παρακέντηση και ανάλυση του κυστικού υγρού είναι ακόμα πιο εξειδικευμένη και ειδική εξέταση και ίσως η καλύτερη. Εάν παρά όλες τις προσπάθειες η ακριβής διάγνωση δεν είναι δυνατή, η χειρουργική επέμβαση για εξαίρεση της βλάβης είναι απαραίτητη.
Τελειώνοντας, λοιπόν, αυτό που πρέπει να λεχθεί είναι ότι πάντα ο στόχος της διαφορικής διάγνωσης σε ένα κυστικό μόρφωμα του παγκρέατος είναι να αποκλειστεί το ενδεχόμενο κακοήθους βλάβης. Τούτο δε, όχι γιατί τα κυστικά νεοπλάσματα είναι πολύ συχνά (η συχνότητά τους δεν είναι ιδιαίτερα αυξημένη), αλλά γιατί η μη διάγνωσή τους μπορεί να αποβεί καταστροφική για τον ασθενή.
Εικόνα 12: Χαρακτηριστικά των διαφόρων κύστεων του παγκρέατος που μας βοηθούν στην διαφορική μας διάγνωση
Στο ΚΗΠΧ της κλινικής μας έχουμε μακρά εμπειρία στην διάγνωση και την θεραπεία των κύστεων του παγκρέατος και έχουμε βοηθήσει πολλούς ασθενείς στην 20 ετή μας εμπειρία.