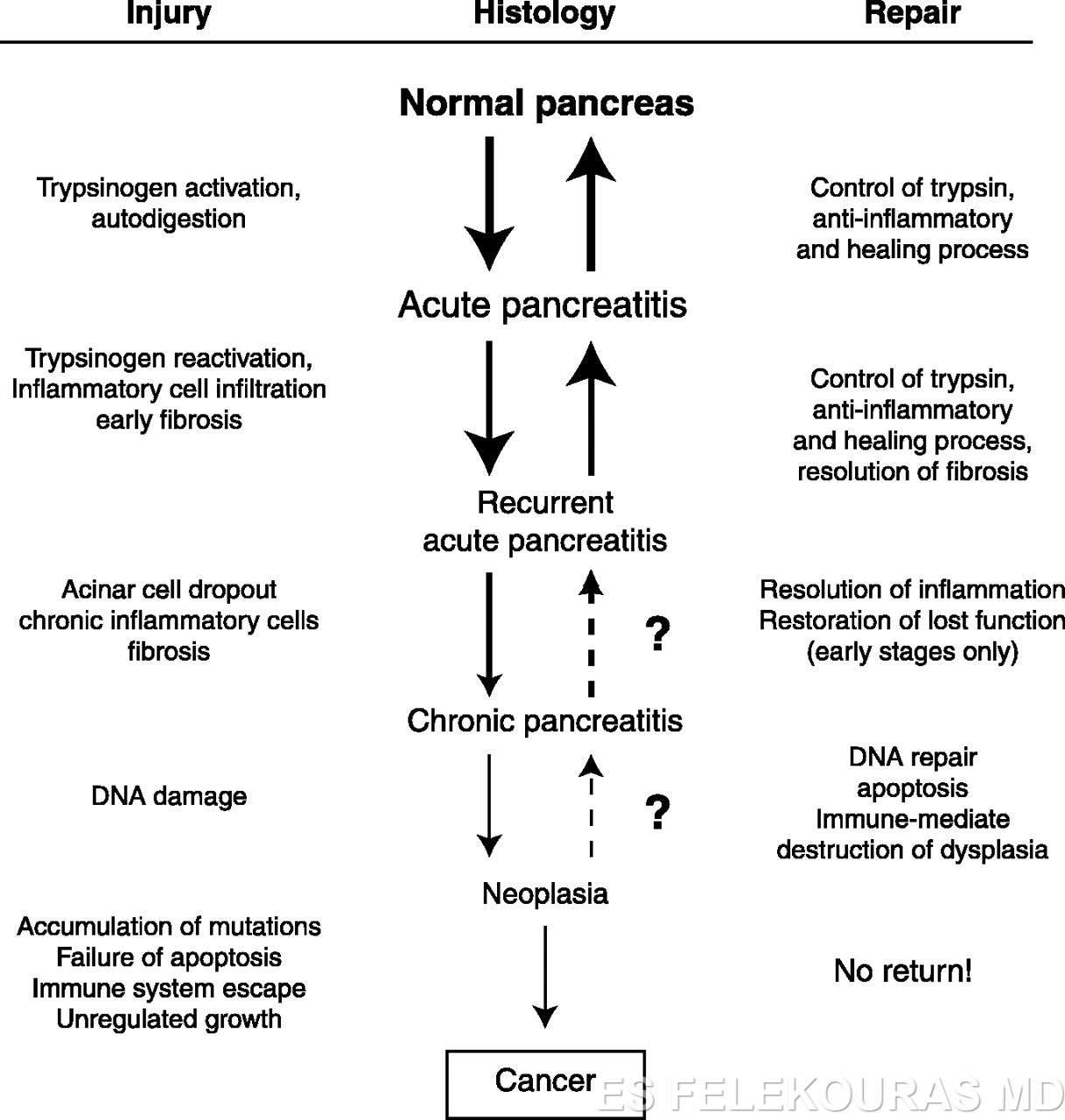
ΧΡΟΝΙΑ ΠΑΓΚΡΕΑΤΙΤΙΔΑ (Chronic pancreatitis)
Ορισμοί – ταξινόμηση
Η φλεγμονή του παγκρέατος (παγκρεατίτιδα) με τη μορφή οξείας ή χρονίας προσβολής αποτελεί οντότητα γνωστή από την αρχαιότητα. Μέχρι τα παγκρεατολογικά συμπόσια του Cambridge το 1983 και της Μασσαλίας το 1984 οι παγκρεατίτιδες διακρίνονταν σε τέσσερα είδη και αυτά ήταν: η οξεία παγκρεατίτιδα, η οξεία υποτροπιάζουσα παγκρεατίτιδα, η χρόνια υποτροπιάζουσα παγκρεατίτιδα και η χρόνια παγκρεατίτιδα. Στα συμπόσια αυτά οι όροι οξεία υποτροπιάζουσα και χρόνια υποτροπιάζουσα παγκρεατίτιδα εγκαταλείφθηκαν και δόθηκαν οι εξής ορισμοί για την οξεία και χρόνια παγκρεατίτιδα:
- Οξεία παγκρεατίτιδα είναι η κατάσταση αυτή που παρουσιάζεται με κοιλιακό άλγος, και συνήθως συνοδεύεται από αυξημένες τιμές παγκρεατικών ενζύμων στον ορό ή/και τα ούρα, λόγω οξείας φλεγμονής του παγκρέατος. Κλινικά, η οξεία παγκρεατίτιδα χαρακτηρίζεται συνήθως από την οξεία εμφάνιση των συμπτωμάτων σε προηγουμένως υγιή ασθενή και με την εξαφάνιση αυτών καθώς η νόσος υποχωρεί.
- Χρόνια παγκρεατίτιδα είναι μία συνεχόμενη χρόνια φλεγμονώδης νόσος του παγκρέατος, που χαρακτηρίζεται από μη αναστρέψιμες ιστολογικές αλλοιώσεις του οργάνου, και στην τυπική της μορφή παρουσιάζεται με χρόνιο κοιλιακό άλγος και/ή μόνιμη διαταραχή της λειτουργικότητας του οργάνου.
Οι ασθενείς με χρόνια παγκρεατίτιδα μπορεί να είχαν προγενέστερα επεισόδια ή συμπτώματα της εξωκρινούς ή και ενδοκρινούς παγκρεατικής ανεπάρκειας πριν από το τρέχον επεισόδιο, τα δε συμπτώματά τους μπορούν να εμείνουν ακόμα και μετά από το πέρας του επεισοδίου.
Όμως από κλινικής πλευράς, επεισόδια είτε οξείας είτε χρονίας παγκρεατίτιδας μπορεί να χαρακτηρίζονται από την απότομη αρχή των συμπτωμάτων που είναι συχνά παρόμοια. Κατά συνέπεια, καμία φορά, χωρίς τη δοκιμή του χρόνου ή μιας βιοψίας παγκρεατικού ιστού, μπορεί να είναι δύσκολο ή αδύνατο να καθοριστεί εάν ένα πρώτο επεισόδιο είναι ένα επεισόδιο οξείας ή χρονίας παγκρεατίτιδας.
Σήμερα λοιπόν η παγκρεατίτιδα μπορεί να ταξινομηθεί είτε ως οξεία ή χρόνια, με βάση τα κλινικά χαρακτηριστικά, τις παθολογοανατομικές αλλαγές, και τη φυσική ιστορία της, ενώ οι παλαιότερα ονομαζόμενες υποτροπιάζουσες φλεγμονές θεωρούνται απλώς κλινικές εκδηλώσεις των δύο βασικών οντοτήτων.
Επίπτωση και ορισμός
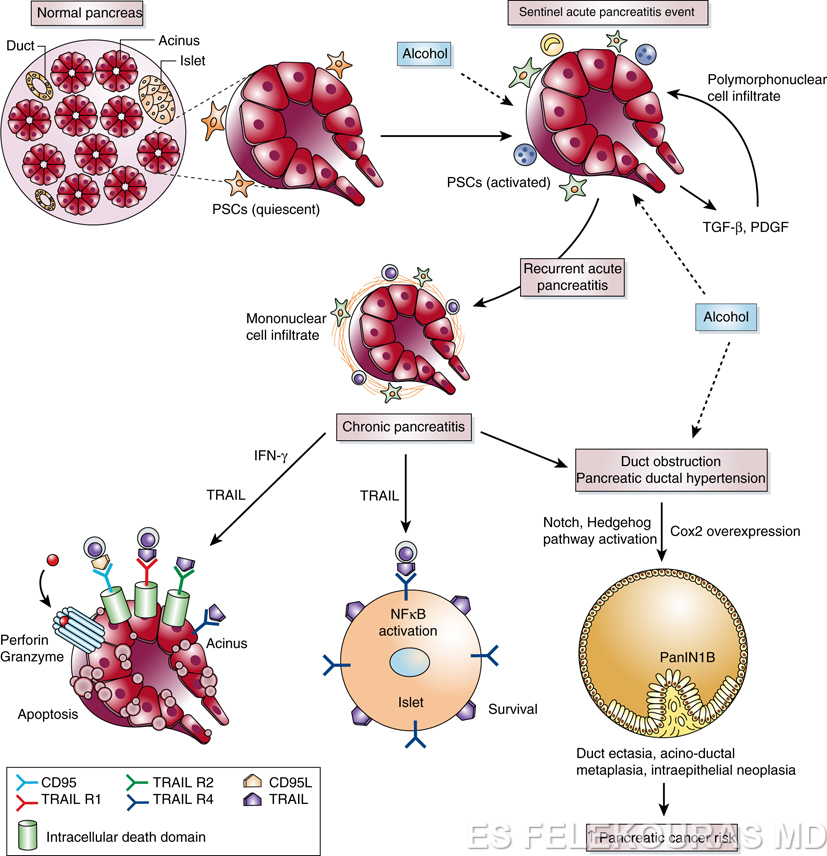
Ο ορισμός της χρόνιας παγκρεατίτιδας είναι ουσιαστικά ο συνδυασμός των κλινικών και παθολογοανατομικών στοιχείων που αυτή περιλαμβάνει όπως έχουμε ήδη προαναφέρει. Η χρόνια παγκρεατίτιδα θεωρείται ότι προκαλείται από υποκλινικά επεισόδια οξείας παγκρεατίτιδας με μη αναγνωρίσιμη παγκρεατική νέκρωση, που εξελίσσεται σε παγκρεατική ίνωση με τελική καταστροφή της εξωκρινούς (acinar cell) και της ενδοκρινούς μοίρας του (νησίδια Langerhans).
Η συχνότητα της χρόνιας παγκρεατίτιδας σε νεκροτομικό υλικό εκτιμάται στο 0,04-5%. Ο επιπολασμός της σε προοπτικές μελέτες της ΕΕ υπολογίζεται στις 6-8 νέες περιπτώσεις/100.000 το χρόνο, ενώ στις ΗΠΑ στις 4-6 αντίστοιχες/100.000 το χρόνο. Γενικά όμως τα στοιχεία για την επίπτωση της νόσου είναι ελλιπή, μιας και συχνά οι εκδηλώσεις της συγχέονται με αυτές άλλων παθήσεων (π.χ. πεπτικό έλκος, δυσπεψία κ.λπ.).
Η πρόγνωση της νόσου είναι αρκετά μεταβλητή, επηρεάζεται δε από την παρουσία ενεργού αλκοολισμού σε εκείνους τους ασθενείς με χρόνια αλκοολική παγκρεατίτιδα. Σε μια μεγάλη πολυκεντρική μελέτη η θνητότητα ήταν 3,6 φορές μεγαλύτερη από το γενικό πληθυσμό (age-matched controls). Η γενική επιβίωση στα 10 έτη είναι περίπου 70% και στα 20 έτη 45%. Οι αιτίες θανάτου στους ασθενείς με χρόνια παγκρεατίτιδα δεν οφείλονται συχνά στο ίδιο το πάγκρεας αλλά σε άλλες καταστάσεις (πνευμονικό εμφύσημα, στεφανιαία νόσος, εγκεφαλικό επεισόδιο, κίρρωση, και άλλες εξωπαγκρεατικές κακοήθειες, τη συνεχή κατάχρηση οινοπνεύματος, το παγκρεατικό καρκίνωμα και στις μετεγχειρητικές επιπλοκές) που συνοδεύουν τους ασθενείς αυτούς ή είναι απότοκες του τρόπου ζωής τους.
Παθολογική ανατομική
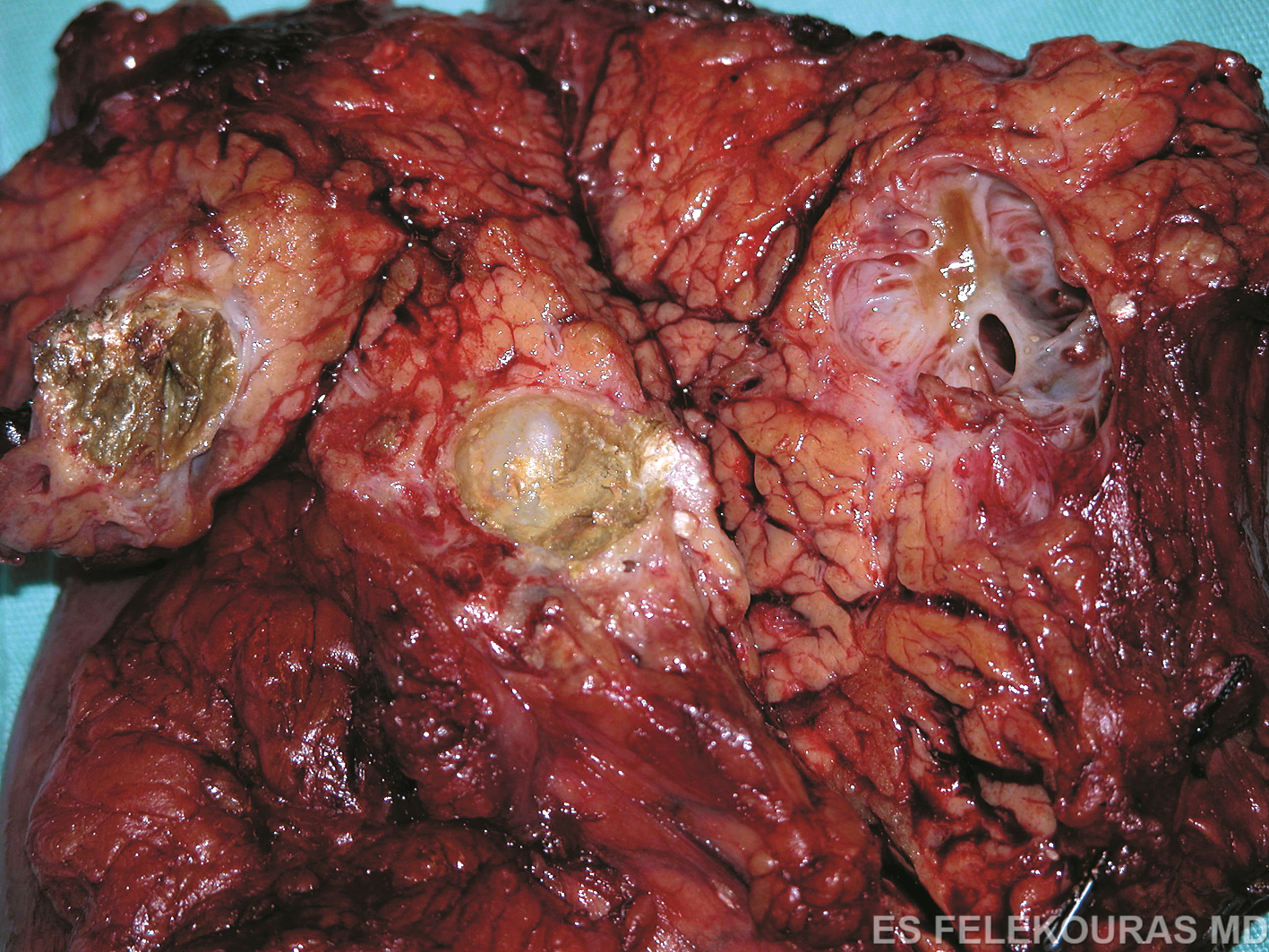
Τα βασικά παθολογοανατομικά ευρήματα της χρονίας παγκρεατίτιδας είναι η απώλεια αδενοκυψελιδικών κυττάρων (acinar cells), η συρρίκνωση των λοβίων, η ίνωση, οι ασβεστώσεις του παρεγχύματος και οι ποικίλες αλλοιώσεις των πόρων του παγκρέατος. Πιο συγκεκριμένα, στα αρχικά στάδια της νόσου το πάγκρεας παρουσιάζει κατά τόπους προσβολή. Μακροσκοπικά οι προσβεβλημένες περιοχές εμφανίζονται διογκωμένες και σκληρυντικές, ενώ η επιφάνεια διατομής χαρακτηρίζεται από την παρουσία αδρής λοβίωσης και ουλοποίησης. Σε ορισμένες περιπτώσεις μπορεί να συνυπάρχουν ψευδοκύστεις (Εικ. 1). Μικροσκοπικά, οι πάσχουσες περιοχές παρουσιάζουν περιλοβιακή ίνωση, ενώ τα περισσότερα αδενοκυψελιδικά κύτταρα έχουν αντικατασταθεί από συνδετικό ιστό. Κατά τόπους παρουσιάζονται αθροίσεις Τ-λεμφοκυττάρων και πλασματοκυττάρων, ενώ δεν αποκλείεται και η εμφάνιση κρυστάλλων ασβεστίου και στεατονεκρώσεων στο παρέγχυμα. Οι πόροι στα πάσχοντα τμήματα του αδένα εμφανίζουν κατά περιοχές ηωσινόφιλα πρωτεϊνικά βύσματα. Στα προχωρημένα στάδια, ολόκληρος ο αδένας έχει σκληρή υφή χωρίς λοβίωση. Ο κύριος παγκρεατικός πόρος και οι κλάδοι του εμφανίζουν διατάσεις και στενώσεις, στις δε περισσότερες περιπτώσεις περιέχουν πολλαπλούς λίθους διαφόρου μεγέθους (Εικ. 2).Στο 30-50% των περιπτώσεων υπάρχουν ψευδοκύστεις με παχύ τοίχωμα, οι οποίες στο ένα τρίτο επικοινωνούν με τους πόρους. Μικροσκοπικά, η ίνωση είναι εκτεταμένη περιλοβιακά και ενδολοβιακά, ενώ το επιθήλιο των πόρων μπορεί να είναι ατροφικό ή και να έχει εντελώς αντικατασταθεί από συνδετικό ιστό (Εικ. 3). Οι αρτηρίες παρουσιάζουν παχυσμένο τοίχωμα, ενώ τα νεύρα του αδένα συχνά σχηματίζουν ανομοιογενή δεμάτια με υπερτροφικά έλυτρα. Μεταξύ του φλεγμονώδους συνδετικού ιστού μπορεί να εμφανίζονται και νησίδες υγιούς παρεγχύματος με υπολείμματα αδενοκυψελιδικών κυττάρων και κάποια νησίδια του Langerhans (βλ. Εικ. 4). Έτσι σύμφωνα με τα ανωτέρω, οι σημαντικότερες αλλαγές της χρονίας παγκρεατίτιδας περιλαμβάνουν την ίνωση και την απώλεια των ενδοκρινών και εξωκρινών στοιχείων του αδένα.
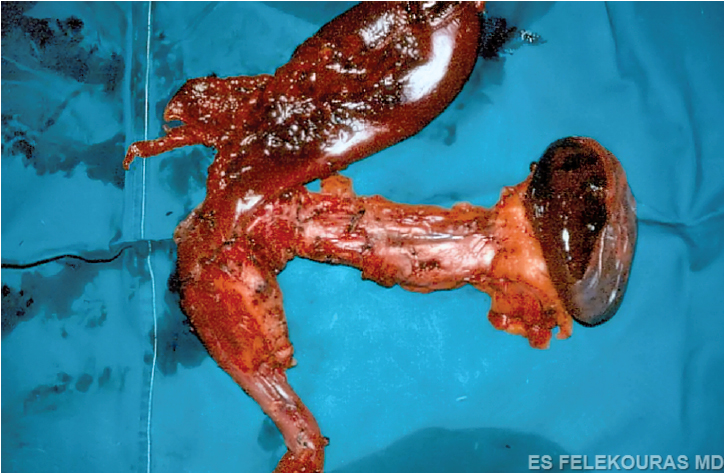
Εικόνα 1: Μακροσκοπικό παρασκεύασμα εστιακής χρονίας παγκρεατίτιδας στην κεφαλή του παγκρέατος, σε ασθενή που παρουσιάσθηκε με αποφρακτικό ίκτερο. Διακρίνεται εμφανώς η πολύ μικρή ψευδοκύστη.
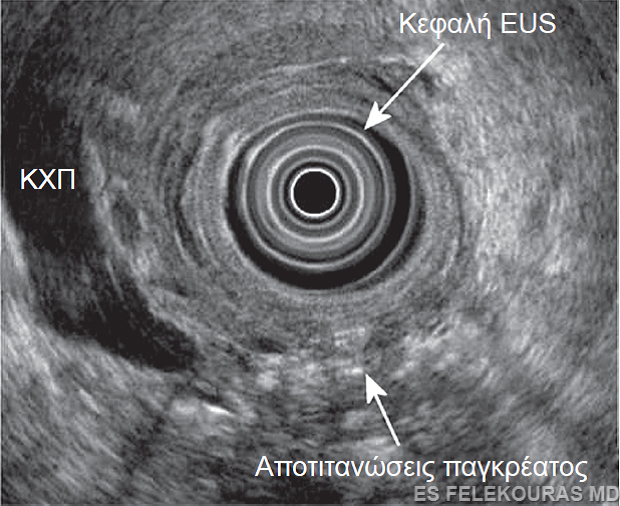
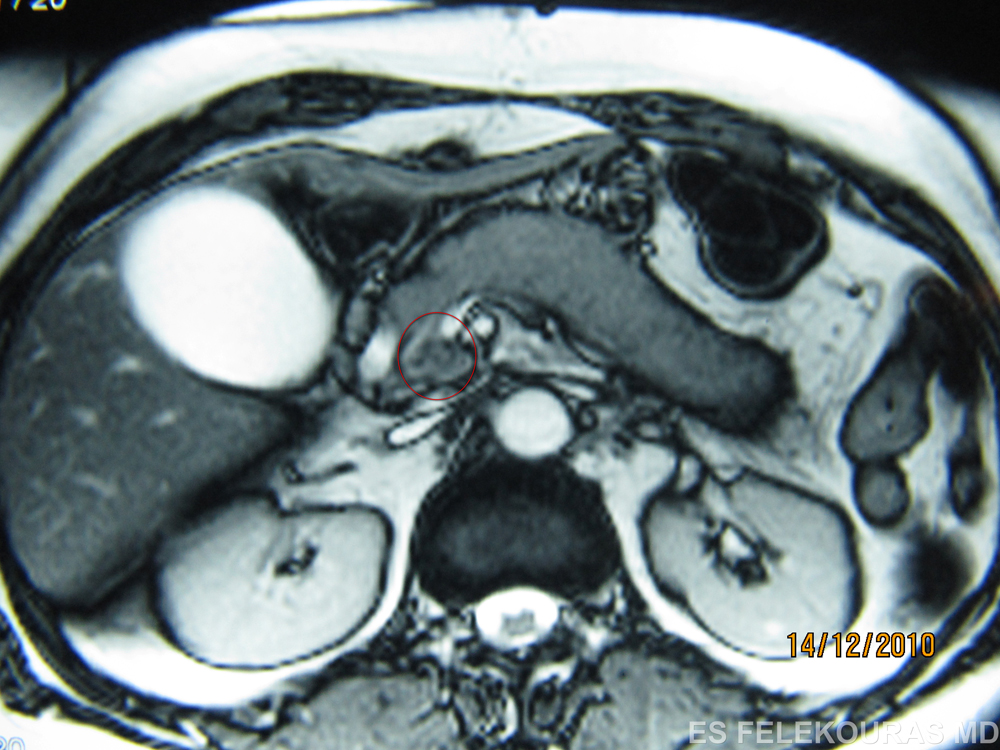
Εικόνα 2: Το πάγκρεας σε ενδοσκοπικό υπερηχογραφικό έλεγχο φαίνεται έντονα ασβεστοποιημένο (βέλος). Σε αυτή την περίπτωση ο ΚΧΠ είναι επίσης διατεταμένος, ως αποτέλεσμα χρονίας παγκρεατίτιδας.
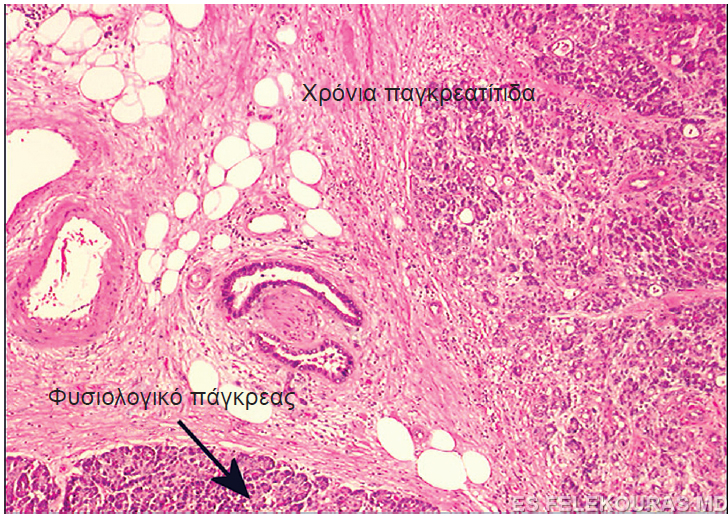
Εικόνα 3: Ιστολογική εικόνα χρονίας παγκρεατίτιδας.
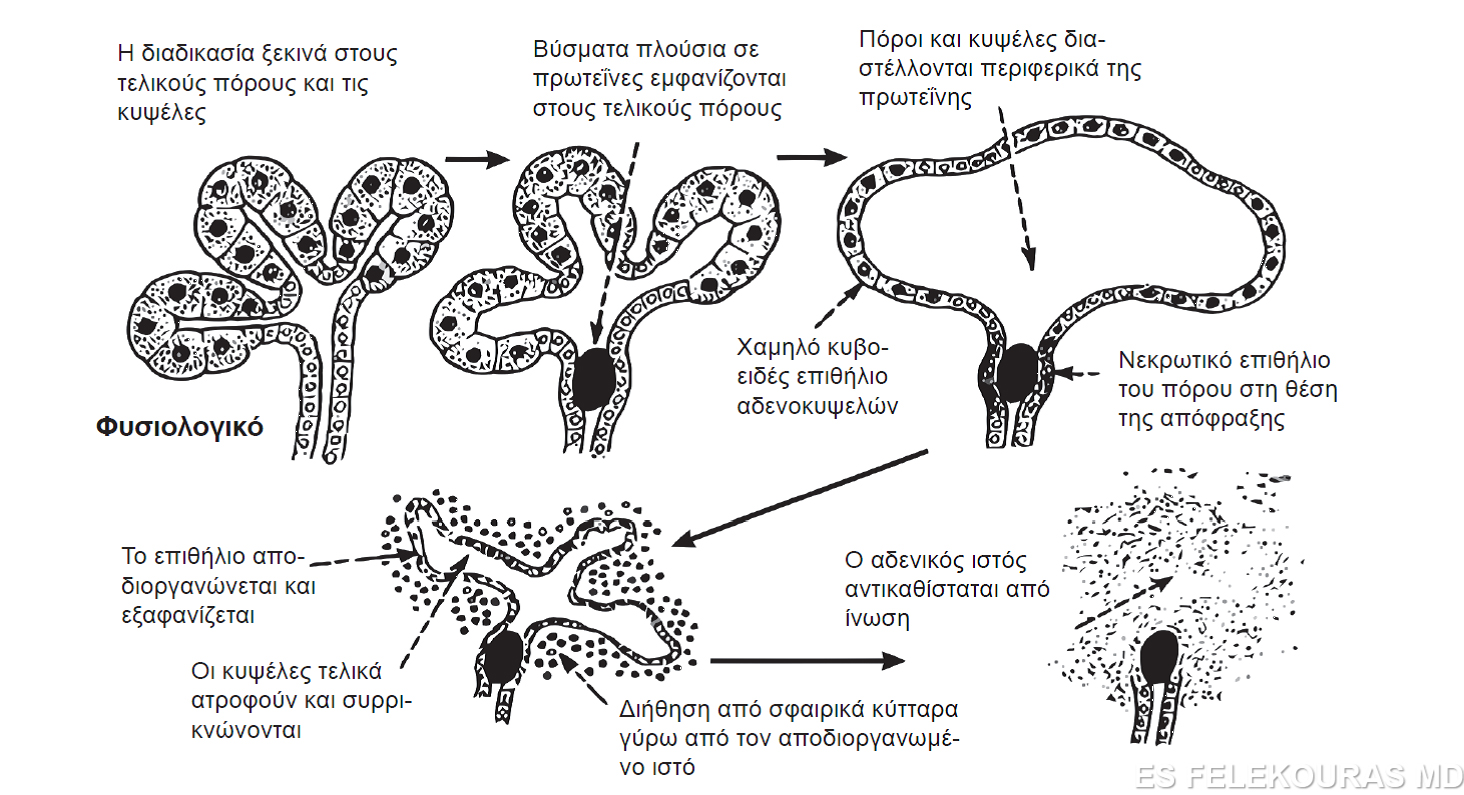
Εικόνα 4: Η διαδικασία εξέλιξης σε χρόνια παγκρεατίτιδα σύμφωνα με την αποφρακτική θεωρία.
Αιτιοπαθογένεια
Οι παράγοντες που ενοχοποιούνται για την εμφάνιση της χρονίας παγκρεατίτιδας περιγράφονται στην εικόνα 5.
Ο αλκοολισμός αποτελεί τη βασικότερη αιτία ανάπτυξης χρονίας παγκρεατίτιδας στο δυτικό κόσμο. Πάνω από το 70% των περιπτώσεων της νόσου είναι αποτέλεσμα κατανάλωσης αλκοόλ. Σε νεκροτομικό υλικό, το 10-20% των αλκοολικών παρουσιάζουν αλλοιώσεις χρονίας παγκρεατίτιδας. Δεν είναι γνωστό το ελάχιστο ποσόν ασφαλούς κατανάλωσης αλκοόλ. Οι περισσότεροι ερευνητές συμφωνούν ότι για την κλινική εκδήλωση χρονίας παγκρεατίτιδας απαιτούνται 6 έως 12 χρόνια λήψης αιθυλικής αλκοόλης σε ημερήσια ποσότητα περίπου 150-200 γραμμαρίων, ενώ ο τύπος του οινοπνευματώδους ποτού δεν φαίνεται να διαδραματίζει κάποιο ρόλο. Μόνο το 5-15% των αλκοολικών αναπτύσσουν τελικά τη νόσο, με αποτέλεσμα να τίθεται η υποψία ότι στην ανάπτυξη της νόσου υποκρύπτονται και άλλοι συνεργικοί παράγοντες (όπως π.χ. δίαιτα υψηλή σε λίπος και πρωτεΐνες, μια σχετική ανεπάρκεια-έλλειψη αντιοξειδωτικών παραγόντων ή ιχνοστοιχείων, το κάπνισμα, και πιθανόν γενετικοί παράγοντες). Άγνωστοι ακόμη γενετικοί, διαιτητικοί ή και περιβαλλοντικοί παράγοντες προστατεύουν ή προδιαθέτουν στην ανάπτυξη της αλκοολικής χρονίας παγκρεατίτιδας.
Πολλοί ασθενείς με αλκοολική χρόνια παγκρεατίτιδα έχουν μια πρώιμη φάση με επαναλαμβανόμενα επεισόδια οξείας παγκρεατίτιδας που διαρκούν 5-6 χρόνια, ακολουθούμενα από την πλήρη εκδήλωση της νόσου. Πολλοί ασθενείς, με την πρώτη κλινική εκδήλωση της νόσου έχουν ήδη εγκατεστημένη ιστολογικά χρόνια παγκρεατίτιδα. Όμως μέχρι και 20% των ασθενών αυτών που παρουσιάζονται κλινικά με οξεία αλκοολική παγκρεατίτιδα, δεν θα εξελιχθούν σε χρόνια παγκρεατίτιδα (αποτιτανώσεις και παγκρεατική ανεπάρκεια) για πολύ μεγάλες περιόδους. Άλλοι όμως ασθενείς (10%) δεν εμφανίζουν αρχικά επεισόδια οξείας παγκρεατίτιδας, παρουσιάζονται δε με παγκρεατική ανεπάρκεια απουσία ιστορικού κοιλιακού άλγους, ενώ μερικοί έχουν μόνο χρόνιο άλγος στο ιστορικό τους χωρίς οξέα επεισόδια. Η διακοπή του αλκοόλ φαίνεται να σχετίζεται με πολύ μεγάλη ελάττωση της προόδου της νόσου πλην όμως δεν την σταματά. Σε διάφορες μελέτες έχει δειχθεί ότι η εξωκρινής ανεπάρκεια εμφανίζεται στο 48% των ασθενών σε 13,1 χρόνια περίπου (διάμεση διάρκεια), η ενδοκρινής στο 38% σε 19,8 έτη περίπου μετά το πρώτο επεισόδιο της νόσου, οι δε αποτιτανώσεις του παγκρέατος στο 59% σε 8,7 έτη ή ακόμη και νωρίτερα.
Εικόνα 5: Αιτιολογικοί παράγοντες χρονίας παγκρεατίτιδας
Η παθογένεια της χρόνιας παγκρεατίτιδας αποτελεί αντικείμενο εκτεταμένης έρευνας και διαφωνιών, χωρίς να υπάρχει κάποια απόλυτα παραδεκτή θεωρία. Καμία από αυτές δεν εξηγεί επαρκώς από μόνη της τα ευρήματα της νόσου, γιατί μόνο μια μειονότητα των βαρέων χρηστών οινοπνεύματος αναπτύσσει τη νόσο και όχι το υπόλοιπο αυτών. Οι περισσότερες μελέτες αφορούν την αλκοολική χρόνια παγκρεατίτιδα, για την παθολογική φυσιολογία της οποίας οι επικρατέστερες υποθέσεις είναι οι ακόλουθες:
- Η αποφρακτική θεωρία (the ductal obstruction hypothesis), που επικεντρούται στη διαταραχή της λειτουργίας του αδενοκυψελιδικού κυττάρου και του επιθηλίου των πόρων από το αλκοόλ, με αποτέλεσμα τη διάχυση πρωτεϊνών μέσα στον αυλό και δημιουργία βυσμάτων εντός των παγκρεατικών πόρων, με επακόλουθο την καταστροφή του παγκρέατος περιφερικά της απόφραξης. Το ίζημα αυτών των πρωτεϊνών τελικά ασβεστοποιείται, με συνέπεια την ανάπτυξη παγκρεατικής λιθίασης με επακόλουθο περαιτέρω καταστροφή του παγκρέατος. Η ασβεστοποίηση αυτή ίσως είναι αποτέλεσμα ανεπάρκειας της λιθοσταθίνης (lithostathine), μιας πρωτεΐνης του παγκρεατικού υγρού που αναστέλλει την καθίζηση του ανθρακικού άλατος ασβεστίου στο παγκρεατικό υγρό. Άλλες πρωτεΐνες έχουν επίσης ενοχοποιηθεί για τον ίδιο ρόλο (π.χ. η GP-2 κ.ά.).
- Η τοξική-μεταβολική θεωρία (the toxic-metabolic hypothesis), που ενοχοποιεί την άμεση τοξική επίδραση του οινοπνεύματος στο πάγκρεας (ductal η acinar cells) με εναπόθεση λιπιδίων στο παρέγχυμα, φλεγμονή και ίνωση. Φαίνεται όλο και περισσότερο πιθανό ότι το πιο αρμόδιο κύτταρο για την ανάπτυξη της παγκρεατικής ίνωσης είναι το παγκρεατικό αστεροειδές κύτταρο (pancreatic stellate cell), το ανάλογο του ηπατικού αστεροειδούς κυττάρου. Το οινόπνευμα και οι μεταβολίτες του, εμφανίζονται να υποκινούν τα κύτταρα αυτά για να εκκρίνουν τις πρωτεΐνες τους στην εξωκυττάριο θεμέλιο ουσία (extracellular matrix). Η θεωρία της διαδοχής νέκρωσης-ίνωσης (the necrosis-fibrosis hypothesis), όπως πιο πάνω αναφέρθηκε. Σύμφωνα με αυτήν, η αλκοολική χρόνια παγκρεατίτιδα ουσιαστικά αποτελεί τη συνέχεια και τη φυσική κατάληξη επανειλημμένων επεισοδίων οξείας αλκοολικής παγκρεατίτιδας. Οι πολλαπλές οξείες προσβολές δημιουργούν εστίες νέκρωσης, οι οποίες σε συνδυασμό με την απελευθέρωση διαφόρων κυτταροκινών (παράγοντας ενεργοποίησης των αιμοπεταλίων, TNF, ιντερλευκίνες κ.λπ.) πυροδοτούν τους μηχανισμούς σχηματισμού συνδετικού ιστού και τη δημιουργία ίνωσης, δεδομένου ότι η θεραπευτική διαδικασία αντικαθιστά το νεκρωτικό ιστό με την ίνωση. Οι θιασώτες της θεωρίας αυτής υποστηρίζουν την ευστάθειά της, στηριζόμενοι σε τέσσερα στοιχεία:
- Πρώτον, το αλκοόλ είναι αποδεδειγμένα υπεύθυνο για την ανάπτυξη και της οξείας και της χρονίας παγκρεατίτιδας, όσο δε πιο πολλά και σοβαρά οξέα επεισόδια προκαλεί, τόσο πιο γρήγορα επέρχεται η χρόνια αλκοολική παγκρεατίτιδα.
- Δεύτερον, στις δύο καταστάσεις υπάρχουν κάποιες παθολογοανατομικές ομοιότητες (τουλάχιστον σε κάποια στάδια), όπως είναι η ύπαρξη ψευδοκύστεων (ως γνωστόν οι ψευδοκύστεις μπορεί να είναι αποτέλεσμα και οξείας και χρονίας παγκρεατίτιδας) και νεκρώσεων.
- Τρίτον, και στις δύο περιπτώσεις η προσβολή του οργάνου στην αρχή τουλάχιστον είναι περιοχική.
- Τέταρτον, γενετικοί παράγοντες, όπως μεταλλάξεις στο cystic fibrosis transmembrane conductance regulator (CFTR) έχουν ανευρεθεί σε ασθενείς που προηγούμενα εθεωρούντο να εμφανίζουν ιδιοπαθή χρόνια παγκρεατίτιδα και ακόμη, διάφορες οικογένειες με κληρονομική παγκρεατίτιδα έχουν προσδιοριστεί να διαθέτουν μεταλλάξεις στο cationic trypsinogen γονίδιο. Τα μεταλλαγμένα αυτά γονίδια μπορούν να οδηγήσουν τη θρυψίνη να καταστεί ανθεκτική στην απενεργοποίηση, με συνέπεια να παράγονται κλινικά και υποκλινικά επεισόδια οξείας παγκρεατίτιδας με τελική κατάληξη τη χρόνια παγκρεατίτιδα.
Από την άλλη μεριά όμως υπάρχουν και αρκετά στοιχεία που πρέπει να διαλευκανθούν, όπως ποιοι είναι οι μηχανισμοί που οδηγούν στην εξέλιξη της οξείας σε χρόνια μορφή, γιατί η λιθιασική οξεία παγκρεατίτιδα που αποτελεί μια πολύ συνήθη μορφή με συχνές πολλαπλές υποτροπές δεν εξελίσσεται σε χρόνια, ποιος ο ρόλος των ανοσολογικών μηχανισμών κ.λπ. (σχηματική αναπαράσταση των ως άνω βλέπουμε στην εικόνα 6)
Εικόνα 6: Αιτιοπαθογένεια της χρονίας παγκρεατίτιδας. Από Umesh K Bhanot and Peter Moller. Mechanisms of parenchymal injury and signaling pathways in ectatic ducts of chronic pancreatitis: implications for pancreatic carcinogenesis. Laboratory Investigation (2009) 89, 489–497
Κληρονομική παγκρεατίτιδα (hereditary pancreatitis).
Έχει τελευταία αναπτυχθεί ιδιαίτερο ενδιαφέρον για τους λίγους ασθενείς που αναπτύσσουν παγκρεατίτιδα σε κληρονομική βάση. Η κληρονομική μορφή είναι εξαιρετικά σπάνια, μεταβιβάζεται δε με τον αυτοσωμικό επικρατούντα χαρακτήρα με ελλιπή διεισδυτικότητα (80%), είναι δε το 1% όλων των περιπτώσεων χρονίας παγκρεατίτιδας. Η αντίστοιχη μετάλλαξη αφορά το γονίδιο του θρυψινογόνου και η ανίχνευσή της, είναι απαραίτητη για να τεθεί η διάγνωση της κληρονομικής παγκρεατίτιδας. Γενικά, θεωρείται ότι η αυθόρμητη ενεργοποίηση του θρυψινογόνου εμφανίζεται κανονικά σε ένα μικρό βαθμό μέσα στο πάγκρεας, αλλά σε υγιείς ανθρώπους το πάγκρεας προστατεύεται από τη βλάβη με την παρουσία ανασταλτών της θρυψίνης. Στην κληρονομική παγκρεατίτιδα οι γενετικές μεταλλάξεις (βλ. ανωτέρω) θεωρείται ότι είναι υπεύθυνες για την αποτυχία της ασπίδας αυτής (ανθεκτική θρυψίνη στους ανασταλτές ή επειδή οι ανασταλτικοί παράγοντες της θρυψίνης είναι ελαττωματικοί). Σε κάθε περίπτωση, το τελικό αποτέλεσμα αναμένεται να είναι περαιτέρω ενδοπαγκρεατική ενεργοποίηση της θρυψίνης και, ενδεχομένως, άλλων ενζύμων, οδηγώντας τελικά σε επαναλαμβανόμενα επεισόδια παγκρεατίτιδας. Στην κληρονομική παγκρεατίτιδα, οι προσβολές αρχίζουν σε νεαρά ηλικία και οδηγούν στις αλλαγές της χρόνιας μορφής συμπεριλαμβανομένης της ίνωσης, των αποτιτανώσεων και της απώλειας της εξωκρινούς και ενδοκρινούς λειτουργίας. Η εμφάνιση καρκίνου του παγκρέατος, επίσης, αυξάνεται εμφανώς στους ασθενείς με κληρονομική παγκρεατίτιδα, πολύ συχνά δε σε εκείνους τους ασθενείς με πατρικό τύπο κληρονομικής προδιάθεσης της νόσου.
Αυτοάνοσος παγκρεατίτιδα (autoimmune pancreatitis).
Η παγκρεατίτιδα μπορεί να είναι το αποτέλεσμα μιας αυτοάνοσης παθήσεις, συνδέεται δε συχνά με άλλες αυτοάνοσες ασθένειες όπως η πρωτοπαθής σκληρυντική χολαγγειίτιδα, το σύνδρομο Sjögren, η αυτοάνοση ηπατίτιδα και η πρωτοπαθής χολική κίρρωση. Πρόσφατα, μια ιδιαίτερη μορφή αυτοάνοσης παγκρεατίτιδας έχει περιγραφεί, στην οποία υπάρχει μια σοβαρή σκληρυντική βλάβη του παγκρέατος, που χαρακτηρίζεται από την έντονη λεμφοκυτταρική και πλασματοκυτταρική διήθηση. Η νόσος συχνά συνοδεύεται από στενώσεις του χοληδόχου και του παγκρεατικού πόρου, παγκρεατική φλεγμονή και διόγκωση του παγκρέατος (εστιακή ή διάχυτος). Η νόσος ονομάζεται και λεμφοπλασματοκυτταρική αυτοάνοσος παγκρεατίτιδα (lymphoplasmacytic autoimmune pancreatitis). Οι περισσότεροι ασθενείς με αυτήν τη μορφή παγκρεατίτιδας έχουν υψηλά επίπεδα IgG και ειδικά IgG4. Ίσως το σημαντικότερο χαρακτηριστικό γνώρισμα αυτής της μορφής αυτοάνοσου παγκρεατίτιδας είναι το γεγονός της εμφάνισής της, ως ανεξήγητης αιτιολογίας μάζα της κεφαλής του παγκρέατος η και ακόμα του περιφερικού παγκρέατος όπως εδώ (βλ. εικόνα 7). Η σκληρυντική διαδικασία μπορεί να προκαλέσει τις στενωτικές βλάβες (π.χ. Double-duct» sign, Εικόνα 8) σε χολαγγειογραφία και παγκρεατογραφία και έτσι να μιμηθεί τον καρκίνο της κεφαλής του παγκρέατος. Εάν διαγνωσθεί η νόσος έγκαιρα και σωστά (βιοψία), η μάζα καθώς επίσης και οι στενώσεις μπορούν να υποχωρήσουν πλήρως με θεραπευτική χορήγηση στεροειδών που σε αρκετές περιπτώσεις είναι και διαγνωστικό κριτήριο (θεραπευτική δοκιμασία).
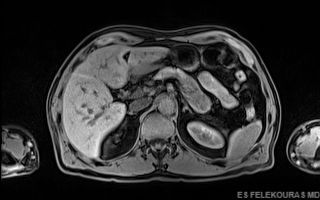
Εικόνα 7: Αυτοάνοση παγκρεατίτιδα με ομότιμη διόγκωση του περιφερικού παγκρέατος σε MRI
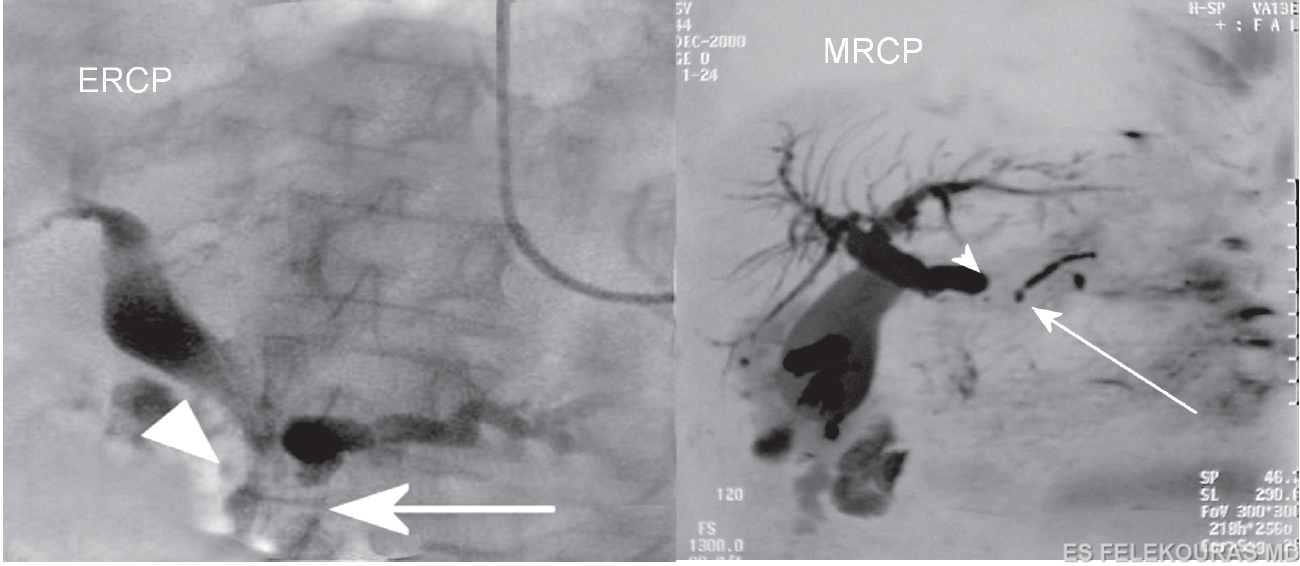
Εικόνα 8: ERCP που αναδεικνύει απόφραξη του παγκρεατικού πόρου στην κεφαλή του παγκρέατος (βέλος), με διατομή του χοληδόχου πόρου στην ενδοπαγκρεατική μοίρα του (κεφαλή βέλους), σημείο που ονομάζεται «double-duct sign» και θεωρείται σχεδόν παθογνωμονικό σημείο καρκίνου της κεφαλής του παγκρέατος αν και άλλες καλοήθεις παθήσεις, όπως η χρόνια παγκρεατίτιδα ή η αυτοάνοση παγκρεατίτιδα, μπορεί να το εμφανίζουν. Δεξιά, η ίδια εικόνα σε άλλο ασθενή με MRCP.
Αποφρακτική παγκρεατίτιδα
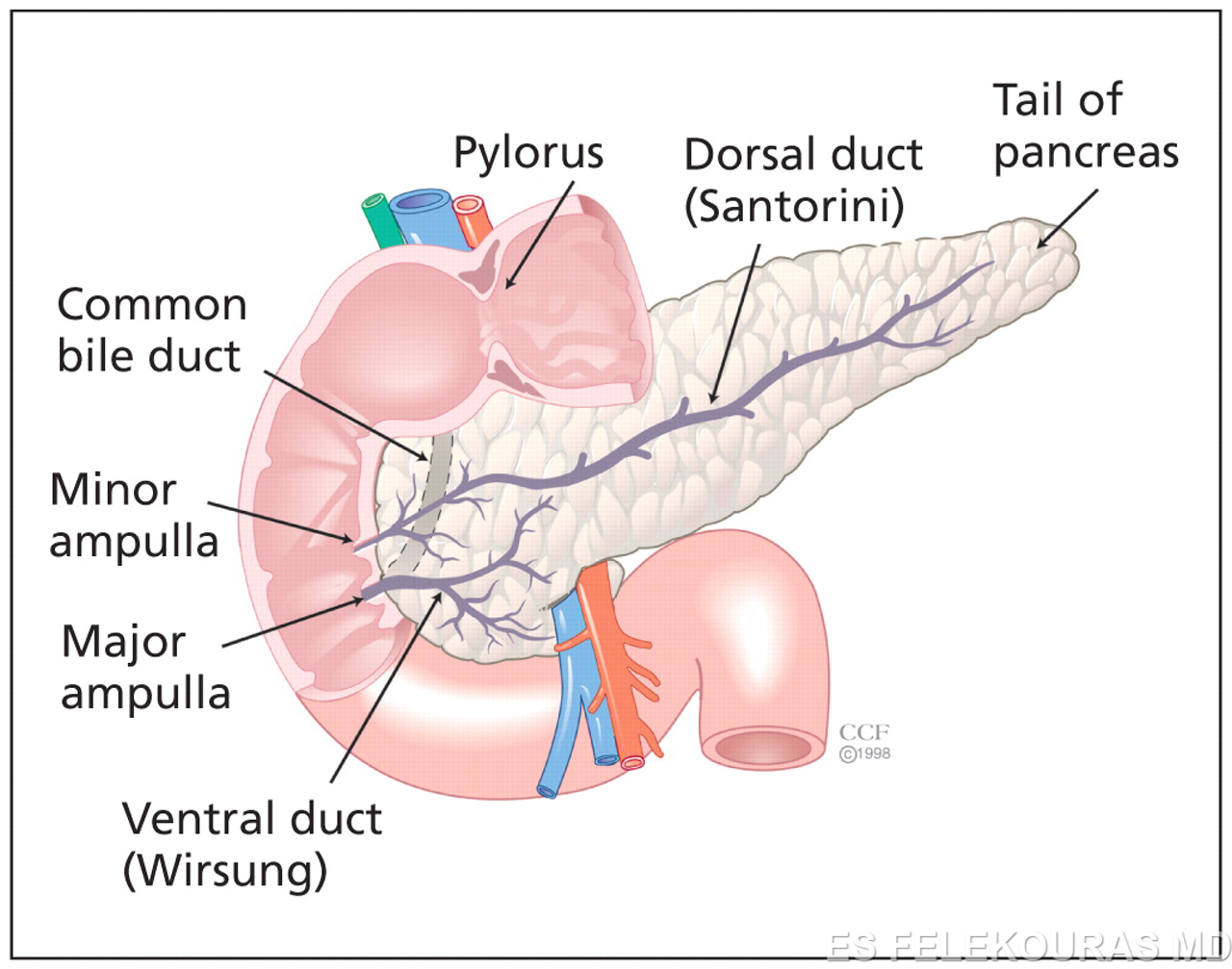
Η απόφραξη του κύριου παγκρεατικού πόρου από όγκους, ουλές, κύστεις, ή στένωση της θηλής του Vater ή της δευτερεύουσας παγκρεατικής θηλής, μπορεί να δημιουργήσει παγκρεατίτιδα με το μηχανισμό της αποφρακτικής θεωρίας. Όμως, ο όρος αποφρακτική παγκρεατίτιδα αναφέρεται σε μια ευδιάκριτη οντότητα που δημιουργείται από μια στένωση του κύριου παγκρεατικού πόρου. Θεωρείται ότι η παροχέτευση της απόφραξης μπορεί να οδηγήσει στην παρεμπόδιση της εξέλιξης της νόσου, ακόμη δε και στην αναστροφή της παγκρεατικής βλάβης. Έτσι, νόσοι όπως το αδενοκαρκίνωμα, οι νευροενδοκρινείς όγκοι του παγκρέατος ή τα περιληκυθικά νεοπλάσματα μπορεί να είναι τα αίτια της στένωσης αυτής, όπως και καλοήθεις στενώσεις ως αποτέλεσμα σοβαρής οξείας παγκρεατίτιδας ιδιαίτερα στη διαδικασία επούλωσης μετά από μία παγκρεατική ψευδοκύστη. Αμβλέα και διατιτραίνοντα τραύματα του παγκρέατος δύναται να οδηγήσουν σε στενώσεις του παγκρεατικού πόρου και χρόνια παγκρεατίτιδα, όπως και το διαχωρισμένο πάγκρεας (pancreas divisum), ανωμαλία με συχνότητα 4-11% του πληθυσμού. Σε λίγους ασθενείς συνυπάρχει ανωμαλία της δευτερεύουσας θηλής, που είναι ανεπαρκής να επιτρέψει την ελεύθερη ροή του παγκρεατικού υγρού, ενδεχομένως δε και να προκαλέσει οξεία ή χρόνια παγκρεατίτιδα. Όμως μεγάλες μελέτες έχουν αποτύχει να προσδιορίσουν μια σαφή σύνδεση μεταξύ του διαχωρισμένου παγκρέατος και της χρονίας παγκρεατίτιδας. Εν τούτοις, σπάνια ασθενείς μπορούν να εμφανίσουν διάταση του ελάσσονος παγκρεατικού πόρου που να συνδέεται με αποφρακτική χρόνια παγκρεατίτιδα.
Εικόνα 8β: διαχωρισμένο πάγκρεας (pancreas divisum)
Ιδιοπαθής χρόνια παγκρεατίτιδα
Η ιδιοπαθής χρόνια παγκρεατίτιδα αποτελεί το 10-30% όλων των περιπτώσεων χρονίας παγκρεατίτιδας. Η ιδιοπαθής χρόνια παγκρεατίτιδα εμφανίζεται με δύο μορφές, τον πρώιμο τύπο, που παρουσιάζεται στις πρώτες δεκαετίες της ζωής (εφηβική ηλικία, ~20 έτη), και τον απώτερο, που εμφανίζεται στην 5η ή 6η δεκαετία. Η πρώιμη μορφή χαρακτηρίζεται από σοβαρό άλγος αλλά πολύ καθυστερημένη ανάπτυξη δομικής (αποτιτανώσεις) ή λειτουργικής (εξωκρινούς ή ενδοκρινούς) παγκρεατικής ανεπάρκειας. Αυτό μπορεί να καταστήσει τη διάγνωση αρκετά δύσκολη, επειδή τα περισσότερα διαθέσιμα διαγνωστικά εργαλεία στηρίζονται σε αυτές τις δομικές ή λειτουργικές ανωμαλίες για να φθάσουν στη διάγνωση. Η απώτερη μορφή παρουσιάζεται συνήθως με λιγότερο άλγος. Η νόσος τείνει να είναι μια συγκριτικά ανώδυνη πάθηση, που όμως συνδέεται με τη συχνή ανάπτυξη παγκρεατικών αποτιτανώσεων εξωκρινούς και ενδοκρινούς παγκρεατικής ανεπάρκειας.
Ενδοπορικά θηλώδη-βλεννώδη νεοπλάσματα (Intraductal Papillary-Mucinous Tumor – IPMT)
Μια πρόσφατα μελετημένη αιτία χρονίας παγκρεατίτιδας, είναι ο μετασχηματισμός των κυττάρων του επιθηλίου των παγκρεατικών πόρων σε προκαρκινικά κύτταρα, που παράγουν βλέννη και αποφράσσουν τον παγκρεατικό πόρο. Η νόσος μπορεί να περιλάβει ολόκληρο τον παγκρεατικό πόρο ή ένα μόνο τμήμα του. Περισσότερες λεπτομέρειες μπορείτε να δείτε εδώ.
Άλλες μορφές χρονίας παγκρεατίτιδας
Από τις υπόλοιπες περιπτώσεις χρονίας παγκρεατίτιδας, οι περισσότερες είναι ιδιοπαθείς. Η τροπική παγκρεατίτιδα αποτελεί τη συντριπτική πλειοψηφία της νόσου στις υπό ανάπτυξη χώρες, θεωρείται δε ότι είναι το αποτέλεσμα διατροφικών ελλείψεων και τοξινών της τροφής. Υπερτιγλυκεριδαιμία πέραν των 1.000 mg/ dl μπορεί να προκαλέσει οξεία παγκρεατίτιδα. Σπάνια είναι δυνατόν τέτοιοι ασθενείς με επαναλαμβανόμενα επεισόδια οξείας παγκρεατίτιδας να αποκτήσουν αντίστοιχη χρόνια. Η ασβεστοποιός χρόνια παγκρεατίτιδα μπορεί σπάνια να εμφανιστεί συνεπεία υπερπαραθυρεοειδισμού χωρίς θεραπεία, όπως και μετά από ακτινοθεραπεία και νεκρωτική οξεία παγκρεατίτιδα. Η κυστική ίνωση, τέλος, αποτελεί τη συχνότερη αιτία χρονίας παγκρεατίτιδας στα παιδιά.
Συμπερασματικά, λοιπόν, θα μπορούσε να λεχθεί ότι υπάρχουν αρκετές μελέτες που έχουν αποδείξει ότι η οξεία παγκρεατίτιδα αλκοολικής αιτιολογίας είναι δυνατόν να εξελιχθεί σε χρόνια. Για τις άλλες αιτιολογικές υποομάδες όμως, δεν υπάρχουν επαρκή στοιχεία για να υποστηριχθεί κάτι τέτοιο. Από την άλλη μεριά, οι υπεύθυνοι παράγοντες και μηχανισμοί για την εξέλιξη αυτή δεν έχουν με σαφήνεια ανιχνευθεί. Η διαλεύκανσή τους θα αποτελέσει σημαντικό βήμα στην αντιμετώπιση των ατόμων με οξεία παγκρεατίτιδα, αλλά και στην πρόληψη της αντίστοιχης χρονίας, μια και τα άτομα που ευρίσκονται σε κίνδυνο χρονιότητας θα παρακολουθούνται στενότερα. Επιπλέον θα μπορούν να ανευρεθούν τρόποι πρόληψης και αναχαίτισης της ανάπτυξης της χρονίας νόσου. Τέτοιες μελέτες απαιτούν βέβαια μεγάλους αριθμούς ασθενών σε πολυκεντρικό επίπεδο.
Κλινική εικόνα
Η τυπική κλινική εικόνα της χρονίας παγκρεατίτιδας περιλαμβάνει την τετράδα:
- κοιλιακό άλγος,
- απώλεια βάρους,
- σακχαρώδη διαβήτη
- και στεατόρροια.
Τα παραπάνω συμπτώματα δεν εμφανίζονται με την ίδια συχνότητα. Το κοιλιακό άλγος αποτελεί τη συχνότερη εκδήλωση της χρονίας παγκρεατίτιδας, παρουσιάζεται δε στο 85- 90% των περιπτώσεων. Συνήθως εντοπίζεται στο ιδίως επιγάστριο, χωρίς όμως να αποκλείεται και η επέκτασή του και στο δεξιό ή/και το αριστερό υποχόνδριο. Η αντανάκλαση του άλγους στην οσφύ είναι αρκετά συχνό εύρημα. Τυπικά το άλγος είναι διαλείπον, ακολουθεί δε τη λήψη τροφής, ενώ σε προχωρημένα στάδια της νόσου είναι συνεχής. Στις ήπιες περιπτώσεις ορισμένοι ασθενείς αναφέρουν σχετική ύφεση του άλγους όταν σκύβουν προς τα εμπρός, ενώ στις βαριές μορφές το άλγος δεν υποχωρεί και συχνά μόνο τα οπιοειδή αναλγητικά παρέχουν κάποια προσωρινή ανακούφιση. Δεν είναι πολύ σπάνιο συμβάν οι ασθενείς να παρουσιάζουν εθισμό από τη χρόνια χρήση αυτών των αναλγητικών.
Όμως, πολλές μελέτες φυσικής ιστορίας της νόσου τεκμηριώνουν μια μείωση στο άλγος κατά τη διάρκεια του χρόνου στην πλειοψηφία των ασθενών, αν και το μέγεθος και ο χρόνος της μείωσης αυτής ποικίλλουν. Δεν είναι επίσης απόλυτα γνωστός ο μηχανισμός πρόκλησης του άλγους στη χρόνια παγκρεατίτιδα. Οι περισσότεροι συγγραφείς συμφωνούν ότι η βασική αιτία του είναι οι αυξημένες πιέσεις που παρατηρούνται στον αυλό του παγκρεατικού πόρου στη νόσο (pancreatic compartment theory). Εντυπωσιακές αυξήσεις στις πιέσεις του παγκρεατικού πόρου (φυσιολογικά 7-15 mm Hg στη χρόνια παγκρεατίτιδα 20-80 mm Hg) και ενδοπαρεγχυματικές πιέσεις (φυσιολογικά <20 mm Hg στη χρόνια παγκρεατίτιδα 50-250 mm Hg) έχουν τεκμηριωθεί στη χρόνια παγκρεατίτιδα. Αυτή η «παγκρεατική υπέρταση» οριοθετείται σε διαμέρισμα (το πάγκρεας) από την ίνωση που περιβάλλει το χρονίως φλεγμαίνον όργανο με αποτέλεσμα να περιορίζει τη δυνατότητα του αδένα να διευρύνεται κατά τη διάρκεια των περιόδων της εξωκρινούς έκκρισης, για να απορροφήσει την πίεση που προκαλείται από την αυξανόμενη εκκριτική κινητικότητα σε όγκο και πίεση. Η παγκρεατική υπέρταση μπορεί επίσης να εμφανιστεί, λόγω μιας συνεχόμενης εξωκρινούς έκκρισης ενάντια σε μια σχετική κεντρική στένωση. Η παγκρεατική ισχαιμία που προκαλείται από την ίνωση, από κοινού με την υπερευαισθησία στα μηχανικά ερεθίσματα (τοπική ιστική πίεση) ως αποτέλεσμα του συνδρόμου διαμερίσματος αυτού, μπορεί να ευθύνεται στην παθογένεση του άλγους στη χρόνια παγκρεατίτιδα. Από την άλλη μεριά οι αλλοιώσεις των νευρικών ελύτρων που ανευρίσκονται στη χρόνια παγκρεατίτιδα θεωρείται ότι καθιστούν τις αισθητικές νευρικές απολήξεις του οργάνου ιδιαίτερα ευαίσθητες στην επίδραση διαφόρων νευροδιαβιβαστών, όπως η ισταμίνη, η σεροτονίνη, η βραδυκινίνη και φλεγμονωδών ουσιών όπως οι κινίνες, οι ελεύθερες ρίζες οξυγόνου κ.ά., ενώ η θεωρία αυτή (neural inflammation theory) συμπληρώνει την προηγούμενη. Η χειρουργική παροχέτευση του παγκρεατικού πόρου οδηγεί σε μια άμεση μείωση της πίεσης στα κανονικά επίπεδα και συνδέεται με την ανακούφιση του άλγους. Αντίθετα, μια μικρή ενδοσκοπική μελέτη διαπίστωσε ότι η μείωση της πίεσης μετά από τοποθέτηση ενδοπρόθεσης δεν συσχετίστηκε με την ανακούφιση του άλγους. Έτσι, αν και η θεωρία αυτή των αυξημένων πιέσεων του παγκρεατικού πόρου ως εκλυτικού αιτίου του άλγους στην οξεία παγκρεατίτιδα είναι μια ελκυστική υπόθεση, δεν είναι δυνατόν να επιβεβαιωθεί σε όλους τους ασθενείς με κοιλιακό άλγος σε χρόνια παγκρεατίτιδα, όπως και δεν μπορεί να επιβεβαιωθεί κάποια προβλέψιμη συσχέτιση μεταξύ της πίεσης εντός του παγκρεατικού πόρου και της εμφάνισης αυτού στην παγκρεατογραφία, με την κλινική εικόνα.
Επεισόδια οξείας παγκρεατίτιδας μπορεί να εμφανιστούν κατά τη διάρκεια της χρονίας παγκρεατίτιδας.Η παθοφυσιολογία του άλγους στις καταστάσεις αυτές είναι βασικά άγνωστη. Γενικά, το πρώτο επεισόδιο είναι σοβαρότερο από τα επόμενα που καθίστανται βαθμιαία λιγότερο σοβαρά. Η συχνότητα εμφάνισης σακχαρώδους διαβήτη σε ασθενείς με χρόνια παγκρεατίτιδα ανέρχεται στο 30-40%. Ο διαβήτης του τύπου αυτού δεν προκαλεί συνήθως κετοξέωση, λόγω της έλλειψης εκτός της ινσουλίνης και του γλυκαγόνου, για τον ίδιο λόγο όμως ρυθμίζεται και δύσκολα, με την εμφάνιση συχνών επεισοδίων υπογλυκαιμίας. Η στεατόρροια, που είναι το αποτέλεσμα της εξωκρινούς ανεπάρκειας του παγκρέατος, παρουσιάζεται καθυστερημένα, μιας και απαιτείται καταστροφή πάνω από το 85-90% του παρεγχύματος του οργάνου για την εκδήλωσή της. Η συχνότητά της υπολογίζεται στο 15- 30%. Η στεατόρροια δεν εμφανίζεται, έως ότου μειωθεί η έκκριση παγκρεατικής λιπάσης σε λιγότερο από 10% του φυσιολογικού. Επομένως η στεατόρροια είναι ένα χαρακτηριστικό γνώρισμα πολύ προχωρημένης χρονίας παγκρεατίτιδας (σχεδόν πλήρης καταστροφή των παγκρεατικών κυττάρων ή και αποτέλεσμα απόφραξης του κυρίου παγκρεατικού πόρου).Λόγω της σύνδεσης του άλγους με τη λήψη τροφής αλλά και της ανορεξίας που συνοδεύει τη νόσο, οι περισσότεροι ασθενείς αναφέρουν απώλεια βάρους. Συχνά οι διαταραχές θρέψης είναι τόσο σημαντικές ώστε να παρατηρούνται και διαταραχές από άλλα συστήματα (ανοσοποιητικό, μυοσκελετικό κ.λπ.). Η απώλεια βάρους μπορεί επίσης να εμφανιστεί εξ αιτίας της ανάπτυξης μιας συνοδού νόσου όπως μικροβιακής εντερίτιδας ή λόγω ανάπτυξης παγκρεατικής ή εξωπαγκρεατικής κακοήθειας. Σημαντική απώλεια βάρους πρέπει να οδηγήσει σε διαγνωστικές εξετάσεις για τις πιθανές αυτές αιτίες.
Φυσικά ευρήματα
Στη φυσική εξέταση πολύ λίγα είναι τα ευρήματα που να καθίστανται διαγνωστικά ή ειδικά για τη χρόνια παγκρεατίτιδα, τα περισσότερα δε ήδη αναφέρθηκαν. Εκτός όμως από τα παραπάνω, στην κλινική εικόνα της χρονίας παγκρεατίτιδας συμβάλλουν και τα συμπτώματα των επιπλοκών της νόσου οι οποίες αναφέρονται περαιτέρω.
Διάγνωση
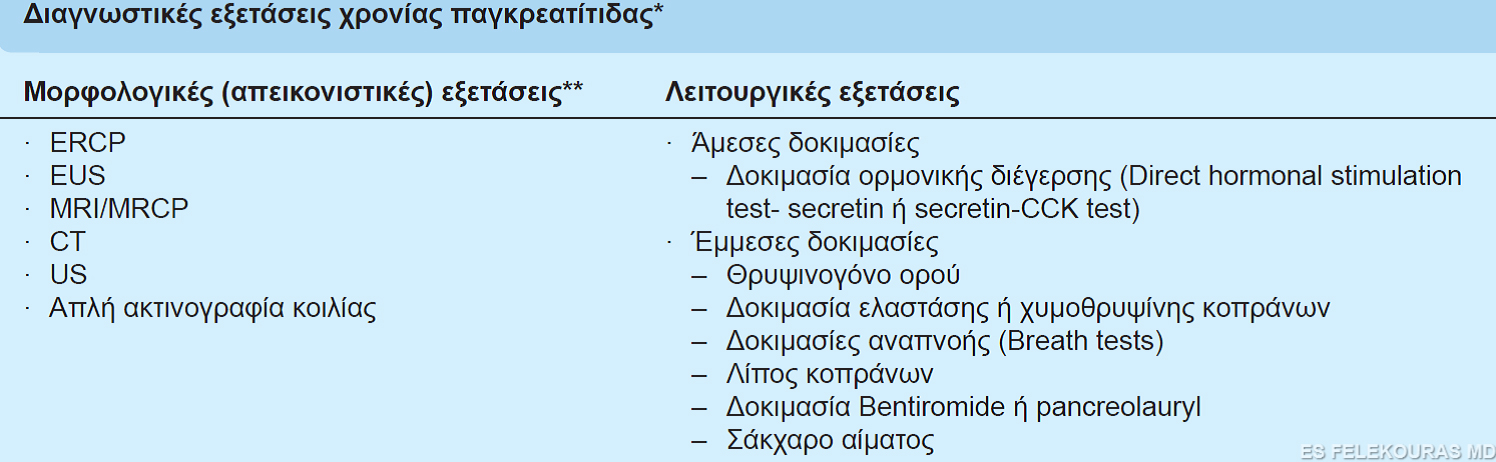
Ένας εντυπωσιακός αριθμός και μια ποικιλία διαγνωστικών εξετάσεων για τη χρόνια παγκρεατίτιδα έχουν αναπτυχθεί, γεγονός που σημαίνει ότι καμία από αυτές δεν είναι αρκετά αξιόπιστη (εικόνα 9).
Εικόνα 9: Διαγνωστικές εξετάσεις χρονίας παγκρεατίτιδας
*Ταξινομημένες κατά σειρά μειωμένης ευαισθησίας (κατά προσέγγιση).**Διαγνωστικές μορφολογικές ανωμαλίες περιλαμβάνουν αλλαγές στη δομή και εμφάνιση του κυρίου παγκρεατικού πόρου (διάταση, στενώσεις, ανωμαλίες, παγκρεατική λιθίαση), των κλάδων του κυρίου παγκρεατικού πόρου (διάταση, στενώσεις), ή του παγκρεατικού παρεγχύματος (λοβιώδη μορφή, υπερηχογενείς ανωμαλίες, διόγκωση ή ατροφία, κύστεις κ.λπ.).CCK = χολοκυστοκινίνη, CΤ = αξονική τομογραφία, ERCP = ενδοσκοπική παλίνδρομος χολαγγειοπαγκρεατογραφία, EUS = ενδοσκοπικό υπερηχογράφημα, MRI = μαγνητική τομογραφία, MRCP = μαγνητική χολαγγειοπαγκρεατογραφία, US = υπερηχογράφημα.
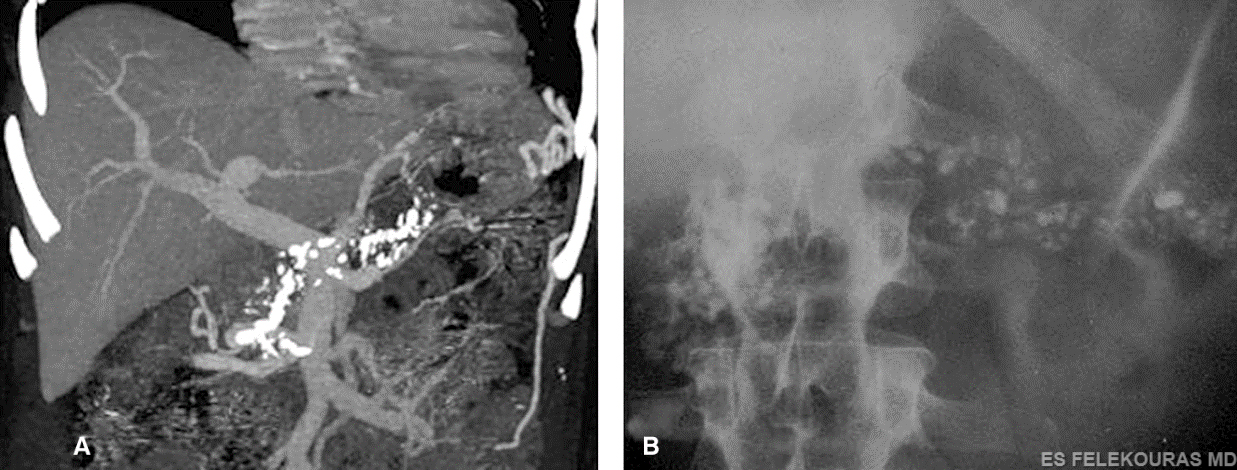
Πριν αναλυθούν οι διαγνωστικές αυτές δοκιμασίες λεπτομερέστερα, είναι χρήσιμο να αναφερθεί ότι η χρόνια παγκρεατίτιδα είναι μια βραδέως προοδευτική νόσος. Οι ανωμαλίες της παγκρεατικής δομής ή της λειτουργίας μπορούν να υφίστανται επί έτη μέχρι να αναπτυχθούν ή μπορούν να μην εμφανιστούν καθόλου. Έτσι, σε μεγαλύτερο ή μικρότερο βαθμό, όλες οι διαγνωστικές εξετάσεις είναι λιγότερο ακριβείς, ενωρίς στην πορεία της χρονίας παγκρεατίτιδας. Η υποψία της χρονίας παγκρεατίτιδας συνήθως στηρίζεται στα κλινικά ευρήματα. Στις περισσότερες των περιπτώσεων πρόκειται για άντρες ηλικίας 35-50 ετών με ιστορικό αλκοολισμού, οι οποίοι αναφέρουν κρίσεις επιγαστρικού άλγους. Η κλινική εξέταση μπορεί να είναι απόλυτα φυσιολογική, ενώ σε πιο προχωρημένα στάδια ο ασθενής είναι υποθρεπτικός, ενώ δεν αποκλείεται και η ψηλάφηση ευαίσθητων μαζών στο επιγάστριο (εάν υπάρχουν ευμεγέθεις ψευδοκύστεις). Οι συνήθεις εργαστηριακές εξετάσεις σπανίως παρουσιάζουν σημαντικές διαταραχές. Η αμυλάση αίματος και η κάθαρσή της είναι συνήθως φυσιολογικές, ενώ σε βαριές μορφές υποθρεψίας η λευκωματίνη ορού είναι ελαττωμένη. Σε περιπτώσεις στένωσης του χοληδόχου πόρου εμφανίζεται άλλου βαθμού αύξηση της αλκαλικής φωσφατάσης, της γGT και της άμεσης χολερυθρίνης. Η απλή ακτινογραφία κοιλίας συνήθως είναι φυσιολογική, μπορεί όμως να παρουσιάζει στικτές ασβεστώσεις στην περιοχή του παγκρέατος (Εικ. 10). Το εύρημα αυτό είναι παθογνωμονικό της νόσου, με ειδικότητα που αγγίζει το 95%. Οι αποτιτανώσεις αυτές απεικονίζουν την εναπόθεση ανθρακικού άλατος ασβεστίου στα ενδοπορικά πρωτεϊνικά βύσματα. Η AT είναι μια πολύ καλή μέθοδος διάγνωσης των αποτιτανώσεων (βλ. Εικ. 10), αλλά ιδιαίτερα των επιπλοκών της χρονίας παγκρεατίτιδας (ευαισθησία 75-90% με ειδικότητα πάνω από 85%).
Εικόνα 10: ΑΤ (Α), και απλή ακτινογραφία κοιλίας (Β), με αποτιτανώσεις σε όλο το μήκος του παγκρέατος σε χρόνια παγκρεατίτιδα.
Σε περιπτώσεις στένωσης του 12δακτύλου το βαριούχο γεύμα και η ενδοσκόπηση του ανωτέρου πεπτικού μας αποδεικνύουν τη μείωση του εύρους του αυλού του οργάνου και την προστενωτική διάταση. Στις περιπτώσεις από την άλλη μεριά, ύπαρξης ευμεγέθους ψευδοκύστης στην περιοχή της κεφαλής του παγκρέατος, το βαριούχο γεύμα θα μας δείξει διεύρυνση της αγκύλης του 12δακτύλου.Ο υπερηχογραφικός έλεγχος μπορεί να αποκαλύψει ανώμαλη διόγκωση του παγκρέατος, με αύξηση της ηχογένειας του παρεγχύματος και παρουσίας λίθων εντός των πόρων (ευαισθησία 60-70% και ειδικότητα 80-90%) καθώς και διάτασης των ενδοηπατικών χοληφόρων σε στένωση του χοληδόχου πόρου (βλ. Εικ. 2). Επιπλέον μπορεί να μας δείξει την ύπαρξη ή όχι ψευδοκύστεων. Στην αξονική τομογραφία κοιλίας μπορεί να διαπιστωθούν αλλοιώσεις τόσο των πόρων όσο και του παρεγχύματος του παγκρέατος. Έτσι, ενδέχεται να παρατηρήσουμε ασβεστώσεις του οργάνου (βλ. Εικ. 10), διόγκωση και κατά τόπους ατροφία του, διάταση των πόρων του και σχηματισμό ψευδοκύστεων. Η ευαισθησία της μεθόδου στην απεικόνιση των αλλοιώσεων της χρονίας παγκρεατίτιδας είναι κατά 10-20% μεγαλύτερη από αυτήν των υπερήχων.
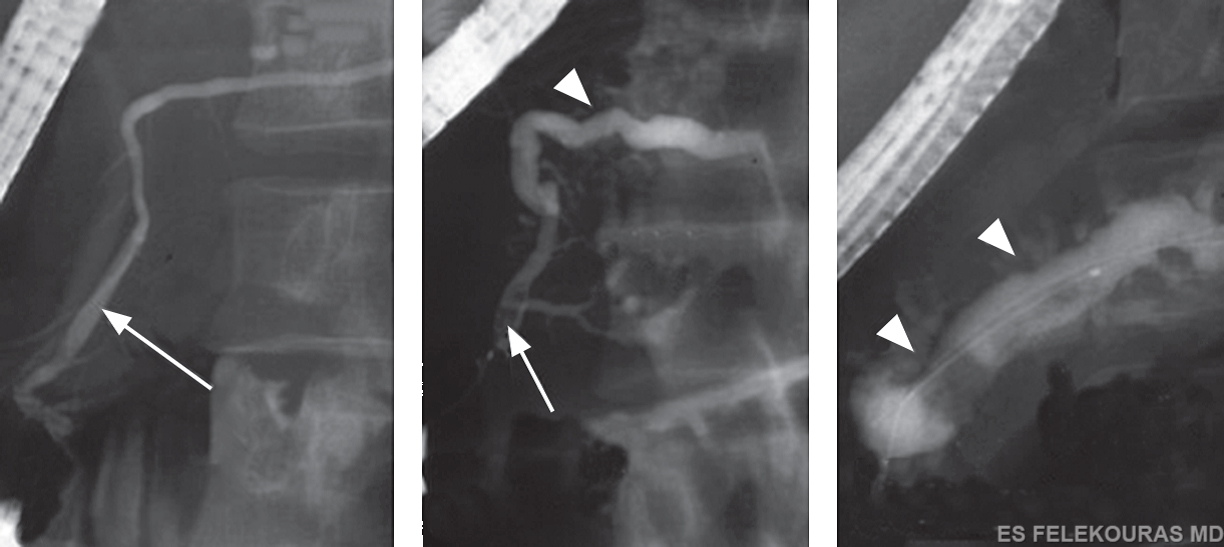
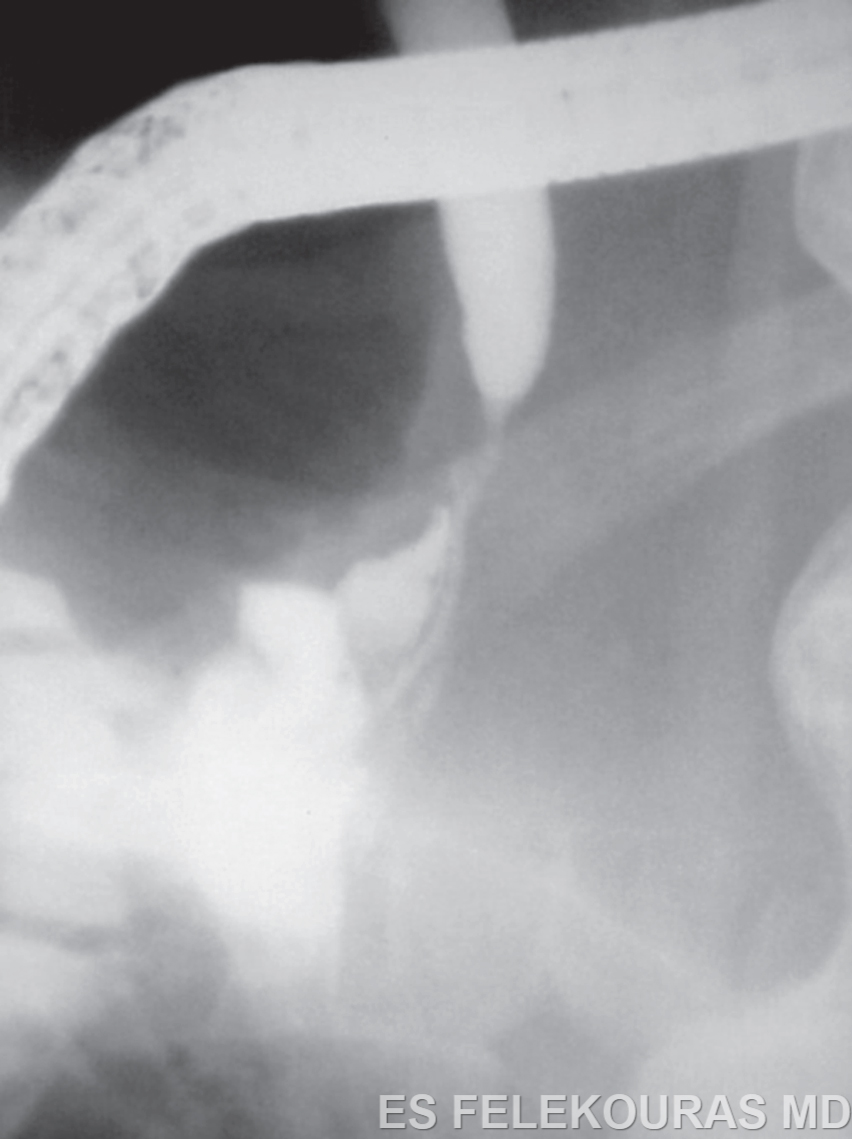
Η ενδοσκοπική παλίνδρομη παγκρεατογραφία (ERCP) αποτελούσε, σύμφωνα με τους περισσότερους συγγραφείς, μέχρι πρόσφατα τη σημαντικότερη εξέταση για τη διάγνωση της χρονίας παγκρεατίτιδας, με ευαισθησία που αγγίζει το 90% συγκριτικά με την ιστολογική εξέταση του παγκρέατος, που θεωρείται η διαγνωστική εξέταση εκλογής με ειδικότητα 80-100%. Η ERCP εμφανίζει το μειονέκτημα ότι έχει σημαντική νοσηρότητα 5% και θνητότητα 0,1-0,5%. Η εξέταση αυτή μπορεί να αποκαλύψει διαταραχές των πόρων του οργάνου που δεν διαφαίνονται στην αξονική τομογραφία. Μπορεί επίσης να δώσει πληροφορίες για την έκταση των αλλοιώσεων, που θα καθοδηγήσουν την εγχειρητική τεχνική σε περίπτωση χειρουργικής αντιμετώπισης της νόσου. Χαρακτηριστικό εύρημα της ERCP στα αρχικά στάδια είναι η διάταση των παγκρεατικών πόρων και η απεικόνιση των δευτερογενών και τριτογενών κλάδων τους, οι οποίοι φυσιολογικά δεν σκιαγραφούνται (Εικ. 11). Η ανεύρεση στενώσεως του χοληδόχου πόρου είναι ένα άλλο χαρακτηριστικό εύρημα, αλλά όχι ειδικό (Εικ. 12). Σε πιο προχωρημένα στάδια η παγκρεατογραφία αποκαλύπτει στενώσεις και διατάσεις των πόρων, την ύπαρξη λίθων εντός αυτών και ενδεχομένως και την παρουσία ψευδοκύστεων. Η χαρακτηριστική εικόνα της αλυσίδας των λιμνών (chain of lakes), που αντιπροσωπεύει την εναλλαγή στενώσεων και διατάσεων των πόρων και είναι ένα κλασικό εύρημα της χρονίας παγκρεατίτιδας, δεν εμφανίζεται όμως τόσο συχνά όσο η γενικευμένη διάταση του παροχετευτικού συστήματος του οργάνου (Εικ. 13). Για ανεξήγητους λόγους, μερικοί ασθενείς με χρόνια παγκρεατίτιδα αναπτύσσουν διάταση του κύριου παγκρεατικού πόρου (large duct disease), ενώ σε άλλους ο πόρος διατηρείται κανονικός ή ακόμα και μικρότερος από το φυσιολογικό μέγεθος (small duct disease). Η διάκριση αυτή έχει τις διαγνωστικές και θεραπευτικές της επιπτώσεις. Η «large-duct» νόσος είναι πολύ απλούστερη, οφείλεται δε συνήθως στην κατάχρηση οινοπνεύματος, και οι θεραπευτικές επιλογές της εστιάζονται στην αποσυμπίεση του διατεταμένου παγκρεατικού πόρου. Η «small-duct» νόσος είναι περισσότερο δύσκολη να διαγνωσθεί, οι δε απεικονιστικές και λειτουργικές εξετάσεις μπορεί να είναι φυσιολογικές, ενώ οι θεραπευτικές επιλογές εστιάζονται στη συντηρητική θεραπεία και λιγότερο προς τις παροχετευτικές επεμβάσεις. Θα πρέπει να τονισθεί ότι οι περισσότεροι ερευνητές συμφωνούν πως μία απόλυτα φυσιολογική ERCP εξέταση απομακρύνει με ασφάλεια τη διάγνωση της χρονίας παγκρεατίτιδας. Σήμερα όμως η αξία της ως μέθοδος διάγνωσης έχει περιοριστεί σημαντικά, μιας και έχει εν πολλοίς αντικατασταθεί από τη MRCP που είναι μη επεμβατική μέθοδος, η δε χρήση της ERCP παραμένει κυρίως ως επεμβατική θεραπευτική μέθοδος. Η χρήση του μαγνητικού συντονισμού στον έλεγχο του παγκρέατος με τη μορφή της μαγνητικής τομογραφίας κοιλίας (MRI) και με τη μορφή της μαγνητικής παγκρεατογραφίας (MRCP) εμπεριέχει το πλεονέκτημα της παροχής εντυπωσιακών εικόνων του παρεγχύματος και του κύριου παγκρεατικού πόρου (βλ. Εικ. 24.51). Τα χαρακτηριστικά αυτά αποκτούν μεγαλύτερη αξία λαμβάνοντας υπόψη, ότι η μεγάλη ταχύτητα απεικόνισης περιορίζει και την εμφάνιση artifacts, μιας και δεν απαιτείται μακρόχρονη ακινητοποίηση του ασθενούς. Από την άλλη μεριά, όμως, ο μαγνητικός συντονισμός δεν μπορεί να απεικονίσει τους μικρότερους κλάδους του κύριου παγκρεατικού πόρου και αυτό περιορίζει σημαντικά την ευαισθησία της μεθόδου στα αρχικά στάδια της χρόνιας παγκρεατίτιδας. Όμως είναι μέθοδος εκλογής ειδικά με τη μορφή της MRCP στην απεικόνιση του παγκρεατικού και του χοληδόχου πόρου. Πρέπει μόνο να ξανατονισθεί, ότι πολλές από αυτές τις μελέτες απεικόνισης είναι φυσιολογικές στην πρώιμη φάση της χρονίας παγκρεατίτιδας. Το ενδοσκοπικό υπερηχογράφημα (EUS) επιτρέπει μια ιδιαίτερα λεπτομερή εξέταση του παγκρεατικού παρεγχύματος και του παγκρεατικού πόρου, με την υπερκέραση των προβλημάτων απεικόνισης του διαδερμικού υπερηχογραφήματος (όπως π.χ. η δυσκολία λόγω επιπροβολής των αερίων του εντέρου). Με τη μέθοδο αυτή ανιχνεύονται διαταραχές του παρεγχύματος και του παγκρεατικού πόρου. Οι περισσότερες μελέτες απαιτούν τουλάχιστον 3-5 κριτήρια για να θέσουν τη διάγνωση της χρονίας παγκρεατίτιδας. Στις μελέτες αυτές το EUS έχει, σε σύγκριση με την ERCP, ευαισθησία 73% και ειδικότητα 81%. Η ευαισθησία για λιγότερο προχωρημένη νόσο είναι μόνο 10%. Συνεπώς και αυτή η εξέταση χρειάζεται χρόνο και περισσότερες μελέτες για να καταξιωθεί. Οι λειτουργικές δοκιμασίες του παγκρέατος που ελέγχουν την εξωκρινή λειτουργία του οργάνου, χρησιμοποιούνται στη διάγνωση της χρονίας παγκρεατίτιδας, κυρίως δε στις περιπτώσεις εκείνες που ο κλινικός και απεικονιστικός έλεγχος δεν προσδίδουν επαρκή διαγνωστικά στοιχεία. Η εκτίμηση της εξωκρινούς λειτουργίας του παγκρέατος πραγματοποιείται με δύο μεγάλες κατηγορίες δοκιμασιών (βλ. εικόνα 9).
Εικόνα 11: (Α) ERCP με φυσιολογικό παγκρεατικό πόρο (βέλος), (Β) με διατεταμένο παγκρεατικό πόρο (βέλος) και λιθίαση (κεφαλή βέλους) σε μετρίου βαθμού χρόνια παγκρεατίτιδα, (Γ) και οι ίδιες βλάβες σε σοβαρή χρόνια παγκρεατίτιδα.
Εικόνα 12: ERCP με στένωση της ενδοπαγκρεατικής μοίρας του κοινού χοληδόχου πόρου επί χρονίας παγκρεατίτιδας.
Εικόνα 13: ΜRCP με κομβολογοειδή απεικόνιση του παγκρεατικού πόρου αλυσίδα λιμνών (chain of lakes), όπως αποκαλείται, και ψευδοκύστη στην ουρά του παγκρέατος επί χρονίας παγκρεατίτιδας.
Άμεσες δοκιμασίες
Στην πρώτη κατηγορία ανήκουν οι εξετάσεις αυτές που γίνονται με την τοποθέτηση ρινοδωδεκαδακτυλικού σωλήνα στη δεύτερη μοίρα του δωδεκαδακτύλου. Στη συνέχεια εκτελείται διέγερση του οργάνου με ενδοφλέβια χορήγηση χολοκυστοκινίνης ή εκκριματίνης, μετράται δε η ποσότητα του παραγόμενου παγκρεατικού εκκρίματος, όπως και η περιεκτικότητά του σε διττανθρακικά και πεπτικά ένζυμα.
Έμμεσες δοκιμασίες
Στη δεύτερη κατηγορία εξετάσεων δεν χρειάζεται τοποθέτηση σωλήνα, η δε εξέταση γίνεται με την από του στόματος χορήγηση συγκεκριμένων ουσιών οι οποίες διασπώνται από τα παγκρεατικά ένζυμα σε προϊόντα τα οποία στη συνέχεια απορροφούνται από τον πεπτικό σωλήνα και απεκκρίνονται στα ούρα. Η μέτρηση στον ορό ή στα ούρα των προϊόντων αυτών είναι ένας δείκτης παραγωγής παγκρεατικών ενζύμων. Οι πιο γνωστές δοκιμασίες της κατηγορίας αυτής είναι το τεστ pancreolauryl κατά το οποίο χορηγείται εστέρας της φθοριζίνης με την τροφή, και το τεστ bentiromide κατά το οποίο χορηγείται ένα συνθετικό πολυπεπτίδιο. Το προϊόν που μετράται στα ούρα και τον ορό για το πρώτο τεστ είναι η μη εστεροποιημένη φθοριζίνη ενώ για το δεύτερο το παρααμινοβενζοϊκό οξύ (PABA). Η ευαισθησία των εξετάσεων αυτών αγγίζει το 96% στα προχωρημένα στάδια της νόσου. Η εξέταση των κοπράνων για λίπος αποτελεί μια έμμεση δοκιμασία εκτίμησης της εξωκρινούς λειτουργίας του παγκρέατος. Γίνεται με συλλογή κοπράνων 72 ωρών και χρήση βαφής Sudan. Είναι μια εξέταση που παρέχει θετικά αποτελέσματα σε αρκετά προχωρημένα στάδια της νόσου.
Η εκτίμηση της ενδοκρινούς λειτουργίας του παγκρέατος, τέλος, γίνεται με την καμπύλη σακχάρου. Περισσότερο από τα δύο τρίτα όλων των ασθενών με χρόνια παγκρεατίτιδα θα παρουσιάσουν διαταραγμένη καμπύλη ανοχής της γλυκόζης, ενώ κλινικό σακχαρώδη διαβήτη εμφανίζει μόνο ένα ποσοστό που δεν ξεπερνά το 40%, και στα προχωρημένα στάδια της νόσου.
Όταν καλούμεθα να εφαρμόσουμε κάποιες από τις διαγνωστικές αυτές εξετάσεις, πρέπει να θυμηθούμε ότι, σε πολλές περιπτώσεις, η κλινική εικόνα και μόνο είναι αρκετά χαρακτηριστική για να θέσει τη διάγνωση, ειδικά της χρονίας αλκοολικής παγκρεατίτιδας. Κάθε μια από τις διαθέσιμες διαγνωστικές εξετάσεις έχει την αξία της και τις αδυναμίες της. Η διαγνωστική προσέγγιση πρέπει να αρχίσει με τις εξετάσεις που είναι ασφαλείς και φθηνές και που είναι σε θέση να ανιχνεύσουν την προχωρημένη νόσο (π.χ. θρυψινογόνο ορού, απλή ακτινογραφία κοιλίας και υπερηχογράφημα). Η επόμενη σειρά εξετάσεων σε αρνητικό αποτέλεσμα είναι η ΑΤ. Οι έμμεσες δοκιμασίες είναι το επόμενο βήμα, ενώ μετά οι άμεσες δοκιμασίες παγκρεατικής λειτουργίας ακολουθούν ως λογική συνέπεια, αν η ΑΤ είναι αρνητική και αν οι εξετάσεις αυτές είναι διαθέσιμες. Οι περισσότεροι όμως κλινικοί ιατροί χρησιμοποιούν την ΕRCP και τελευταία το EUS, και τις MRI και MRCP.
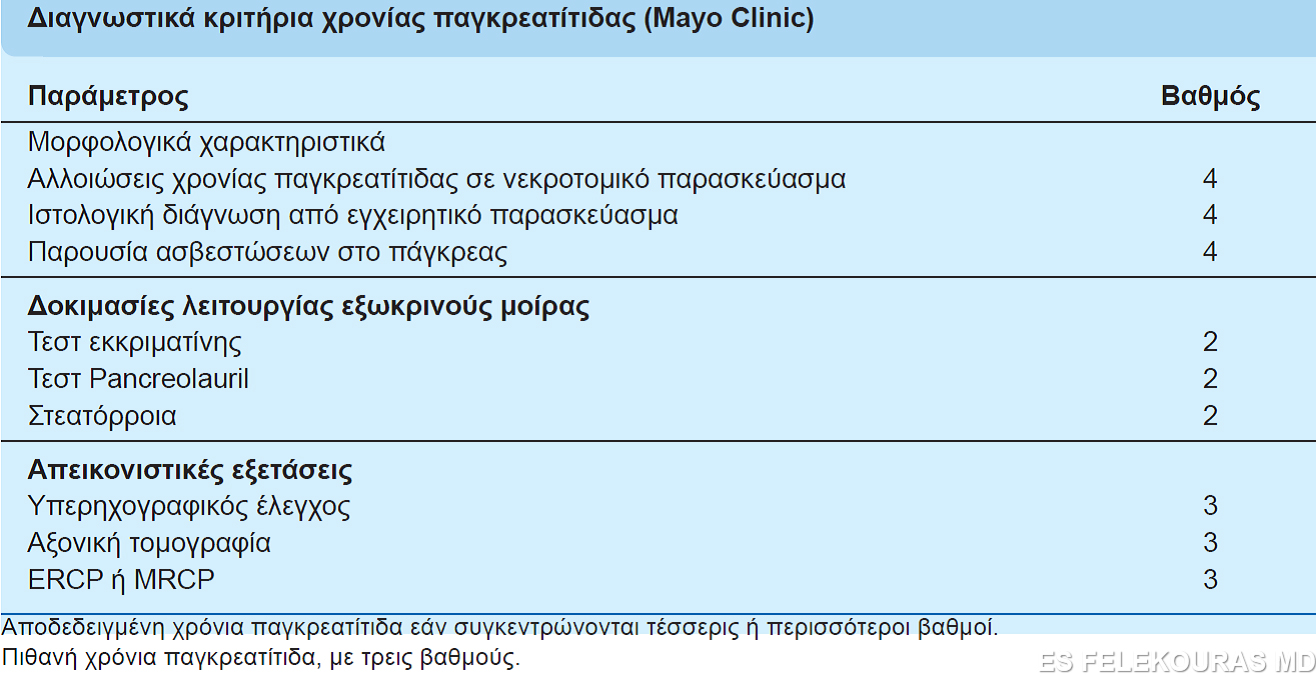
Εύκολα αντιλαμβάνεται κανείς, έπειτα από όλα τα παραπάνω, ότι η διάγνωση της χρονίας παγκρεατίτιδας απαιτεί πολύπλευρη κλινική, εργαστηριακή και απεικονιστική προσέγγιση. Για το λόγο αυτό έχουν προταθεί πίνακες διαγνωστικών κριτηρίων, με βάση τους οποίους τίθεται με βεβαιότητα ή με πιθανότητα η διάγνωση της χρονιάς παγκρεατίτιδας. Στην εικόνα 14 παρουσιάζονται τα τροποποιημένα διαγνωστικά κριτήρια της Mayo Clinic, τα οποία είναι και παραδεκτά από τους περισσότερους συγγραφείς. Παρόλα αυτά θα θέλαμε να τονίσουμε ότι ένα από τα καλύτερα κριτήριά μας είναι η μακροχρόνια παρακολούθηση του ασθενούς.
Εικόνα 14: Διαγνωστικά κριτήρια χρονίας παγκρεατίτιδας
Επιπλοκές
Οι κυριότερες επιπλοκές της χρονίας παγκρεατίτιδας είναι:
- η στένωση του κοινού χοληδόχου πόρου (ενδοπαγκρεατικής μοίρας) (βλ. Εικ. 12)
- οι ψευδοκύστεις (βλ. Εικ. 13)
- η στένωση του δωδεκαδακτύλου
- η θρόμβωση της σπληνικής φλέβας (Εικ. 15)
- η στένωση του παχέος εντέρου
- ο παγκρεατικός ασκίτης, η ανάπτυξη πλευριτικού υγρού, τα παγκρεατικά συρίγγια κα.
- η αιμορραγία
- σπανιότερες επιπλοκές
Λόγω επέκτασης της ίνωσης ή πίεσης από κάποια ψευδοκύστη στο οπισθοπαγκρεατικό τμήμα του χοληδόχου πόρου, κάποιου βαθμού στένωση αυτού παρατηρείται σε ένα ποσοστό που αγγίζει το 30%. Η απόφραξη αυτή οδηγεί σε αύξηση των χολοστατικών ενζύμων του ήπατος και ήπιο άλγος με χαρακτήρες ηπατικού κολικού ή χολαγγειίτιδα. Αποφρακτικός ίκτερος όμως εμφανίζεται σε λιγότερο από 10% των περιπτώσεων, όπου η στένωση είναι σημαντική. Η διάγνωση τίθεται με τις εξετάσεις απεικόνισης των χοληφόρων και κυρίως US, ΑΤ, MRCP και ERCP. Η παρουσία χολαγγειίτιδας είναι απόλυτη ένδειξη χειρουργικής θεραπείας, ενώ η ύπαρξη ικτέρου χρειάζεται προσοχή μιας και οι περισσότεροι από αυτούς τους ασθενείς είναι αλκοολικοί, και η αλκοολική νόσος του ήπατος μπορεί να συνυπάρχει και να δώσει τις ίδιες βιοχημικές διαταραχές παρόλες τις διαγνωστικές εξετάσεις, ενώ καμιά φορά εκτός από την απεικόνιση της στένωσης στη χολαγγειογραφία απαιτείται και βιοψία ήπατος. Μια στένωση του χοληδόχου πόρου χωρίς σημαντικές προοδευτικές αλλαγές στη βιοχημεία του ήπατος και χωρίς συμπτώματα μπορούμε συνήθως να την παρακολουθήσουμε. Εάν υπάρχει υποψία για ανάπτυξη δευτεροπαθούς χολικής κίρρωσης, η βιοψία του ήπατος είναι απαραίτητη. Οι ασθενείς με αυξανόμενο ίκτερο ή ηπατικούς κολικούς ελλείψει εναλλακτικών λόγων (π.χ. αλκοολική νόσος του ήπατος), πρέπει να υποβληθούν σε χειρουργική ή ενδοσκοπική θεραπεία. Έτσι, στην περίπτωση της στένωσης του χοληδόχου πόρου, εάν αυτή αποτελεί και τη μόνη επιπλοκή, πραγματοποιείται κάποια παρακαμπτήριος επέμβαση αναστόμωσης του χοληδόχου πόρου με τμήμα του πεπτικού σωλήνα (χοληδοχοδωδεκαδακτυλική ή χοληδοχονηστιδική αναστόμωση κατά Roux-en-Y, που είναι και η επέμβαση εκλογής) με άριστα αποτελέσματα, ακόμη και στη βελτίωση της ηπατικής ίνωσης που δημιουργείται από τη χρόνια χολόσταση. Στις περιπτώσεις που η στένωση του χοληδόχου πόρου συνδυάζεται και με βαριά παθολογία στην περιοχή της κεφαλής του παγκρέατος, τότε συνήθως προτιμάται η παγκρεατοδωδεκαδακτυλεκτομή (Whipple) συχνότερα με διατήρηση του πυλωρού (PPPD). Τα μακρόχρονα αποτελέσματα της ενδοσκοπικής θεραπείας με σφιγκτηροτομή και τοποθέτηση ενδοπρόθεσης δεν είναι καλά, λόγω επαναστένωσης. Η χρήση των μόνιμων μεταλλικών ενδοπροθέσεων (cover stents) δεν ενδείκνυται λόγω του υψηλού ποσοστού απόφραξης. Η εμφάνιση στένωσης του χοληδόχου πόρου σε ασθενείς με χρόνια παγκρεατίτιδα, μπορεί να υποδηλοί την ανάπτυξη κακοήθειας (χολαγγειο ή παγκρεατικό αδενοκαρκίνωμα), ενώ ο ρόλος της ERCP αλλά και του EUS είναι σημαντικός όχι μόνο στο να σκιαγραφήσει την ανατομία της στένωσης αλλά και στη λήψη βιοψιών και κυτταρολογικών εξετάσεων (ERCP, brushing cytology) και έτσι να καθορίσει τη φύση της στένωσης (καλοήθης ή κακοήθης). Η ύπαρξη αμφιβολίας που είναι και το συχνότερο όσον αφορά τη φύση της στένωσης, οδηγεί τον ασθενή χωρίς καθυστερήσεις στην επέμβαση Whipple (βλ. κατωτέρω).
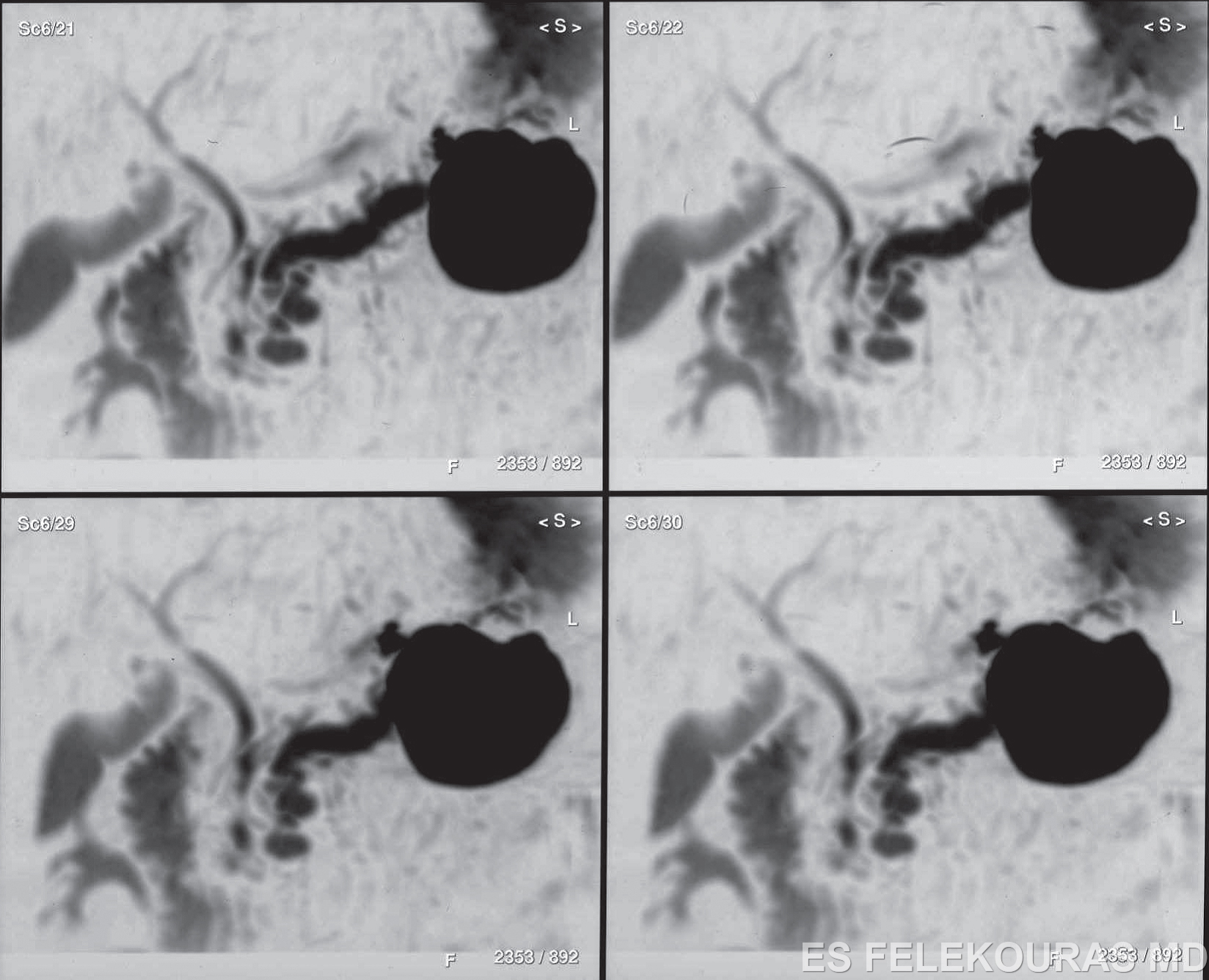
Οι ψευδοκύστεις αποτελούν μια όχι σπάνια επιπλοκή της χρονίας παγκρεατίτιδας, εμφανίζονται δε σε ένα ποσοστό που φθάνει το 25-30% στις βαριές μορφές της νόσου. Μια σειρά συμπτωμάτων και επιπλοκών που οφείλονται στις ψευδοκύστεις (ρήξη, επιμόλυνση, αιμορραγία κ.λπ.) καθώς και η θεραπεία τους αναφέρονται με λεπτομέρεια στο επόμενο κεφάλαιο (βλέπε Κυστικά μορφώματα του παγκρέατος).
Η στένωση του δωδεκαδακτύλου είναι επίσης αποτέλεσμα ινωτικών αλλά και ισχαιμικών αλλοιώσεων που προκαλεί η χρόνια παγκρεατίτιδα στο τοίχωμά του. Στις περισσότερες των περιπτώσεων δεν προκαλεί συμπτώματα, σε ένα ποσοστό όμως που δεν ξεπερνά το 5%, ο ασθενής προσέρχεται με τυπική συμπτωματολογία απόφραξης του δωδεκαδακτύλου (πυλωρική στένωση, τροφώδεις έμετοι, κοιλιακή διάταση κ.λπ.). Η πλειοψηφία αυτών των ασθενών έχει χρόνια αλκοολική παγκρεατίτιδα. Συνύπαρξη στένωσης του χοληδόχου πόρου είναι συχνή. Η διάγνωση γίνεται με ενδοσκόπηση και βαριούχο γεύμα. Επειδή ο βαθμός δωδεκαδακτυλικής στένωσης μπορεί να βελτιωθεί με τη βελτίωση της παγκρεατικής φλεγμονής, μιας σύντομης διάρκειας φαρμακευτική θεραπεία είναι ίσως απαραίτητη. Η χειρουργική θεραπεία περιλαμβάνει συνήθως την παράκαμψη της στένωσης με τη δημιουργία μιας γαστρεντεροαναστόμωσης (ΓΕΑ) με συνοδό στελεχιαία βαγοτομή για την αποφυγή αναστομωτικού έλκους, σε συνδυασμό, αν ενδείκνυται, με χολοπεπτική αναστόμωση ή και παροχευτική επέμβαση του παγκρέατος.
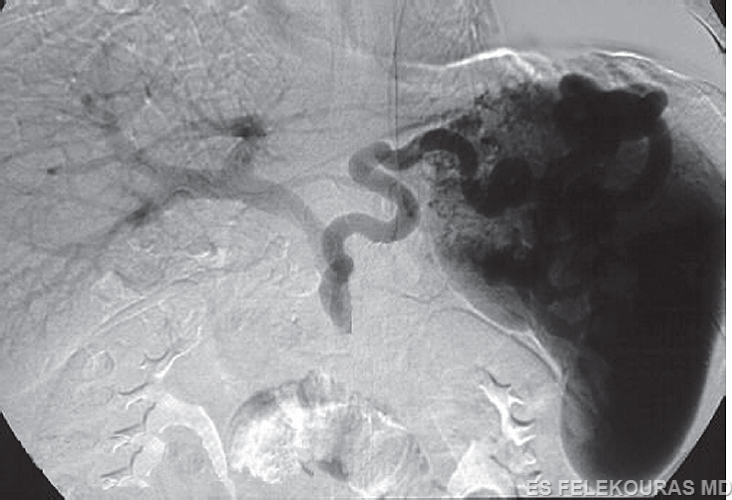
Κάποιου βαθμού συμμετοχή του πυλαίου φλεβικού συστήματος παρατηρείται σε ένα ποσοστό 10% των περιπτώσεων της χρονίας παγκρεατίτιδας. Αυτή κυμαίνεται από την απλή συμπίεση των αγγείων του από τους πέριξ φλεγμονώδεις ιστούς έως την πλήρη απόφραξή του λόγω θρόμβωσης. Η θρόμβωση αφορά τις περισσότερες φορές τη σπληνική φλέβα, εμφανίζεται δε σε λιγότερο από 5% των περιπτώσεων. Η θρόμβωση αυτή προκαλεί τη λεγόμενη αριστερά ή τμηματική πυλαία υπέρταση (segmental ή left-sided portal hypertension ή sinistral portal hypertension), εκδηλώνεται δε με την ύπαρξη κιρσών του θόλου του στομάχου, χωρίς τη συνοδό ύπαρξη σημαντικών κιρσών οισοφάγου, οι οποίοι μπορεί να σχηματισθούν, αλλά είναι γενικά μικρότεροι αυτών του θόλου του στομάχου και δεν αιμορραγούν συχνά. Η ρήξη των κιρσών αυτών μπορεί να προκαλέσει βαριά αιμορραγία του ανώτερου πεπτικού, όπως φυσικά αυτή μπορεί να προκληθεί λόγω ρήξης κιρσών από την πιθανή συνοδό αλκοολική κίρρωση. Η αιμορραγία κιρσών του θόλου του στομάχου λόγω αριστερής πυλαίας υπέρτασης δεν έχει την ίδια συχνότητα όπως σε κίρρωση και δεν χρειάζεται θεραπεία σε περίπτωση που οι κιρσοί δεν έχουν αιμορραγήσει. Η θεραπεία της αιμορραγίας τόσο στη θρόμβωση της σπληνικής φλέβας όσο και στην αριστερά πυλαία υπέρταση είναι (με πολύ καλή επιτυχία) η διενέργεια σπληνεκτομής ή η τροποποιημένη επέμβαση κατά Sugiura (Modified Sugiura procedure) (Εικ. 16) σε περίπτωση συνύπαρξης κιρσών οισοφάγου ή κίρρωσης του ήπατος.
Ακόμα πιο σπάνια είναι η στένωση του παχέος εντέρου, που αφορά κυρίως το εγκάρσιο κόλον. Είναι και αυτή αποτέλεσμα ίνωσης του τοιχώματος, σπανίως δε είναι τόσο σοβαρή ώστε να χρειάζεται χειρουργική αντιμετώπιση που είναι η εκτομή της στένωσης και η τελικοτελική αποκατάσταση.
Ο παγκρεατικός ασκίτης και η ανάπτυξη πλευριτικού υγρού είναι σπάνιες αλλά σημαντικές επιπλοκές της χρονίας παγκρεατίτιδας. Η συχνότητά τους δεν ξεπερνά το 1%, η δε θνητότητά τους όμως μπορεί να φθάσει το 20-30% αν μείνουν χωρίς θεραπεία. Είναι αποτέλεσμα διαφυγής παγκρεατικού χυμού από τον παγκρεατικό πόρο ή διάσπασης του τοιχώματος μιας ψευδοκύστης προς την περιτοναϊκή ή υπεζωκοτική κοιλότητα. Η ανάπτυξη εξωτερικών παγκρεατικών συριγγίων είναι συνήθως το μετεγχειρητικό αποτέλεσμα επέμβασης για χρόνια παγκρεατίτιδα ή ψευδοκύστη (διαδερμικά ή διεγχειρητικά), αντιμετωπίζονται δε στη μεγάλη πλειοψηφία τους με παρεντερική διατροφή και χορήγηση οκτρεοτίδης ή άλλων αναλόγων της σωματοστατίνης, που βοηθά σημαντικά στη σμίκρυνση του χρόνου αποθεραπείας των ασθενών αυτών μέσα σε λίγες εβδομάδες (octreotide 100 μg sc κάθε 8 ώρες). Η τοποθέτηση παγκρεατικών ενδοπροθέσεων, αν συνυπάρχει στένωση του παγκρεατικού πόρου, βελτιώνει ακόμη πιο πολύ τα αποτελέσματα αυτά. Σε εκείνους τους ασθενείς που η ενδοσκοπική θεραπεία αποτυγχάνει ή σε αυτούς τους οποίους δεν είναι δυνατή, η χειρουργική θεραπεία μπορεί να βοηθήσει με την εκτέλεση ουραίας παγκρεατεκτομής (εάν το συρίγγιο είναι στην ουρά του παγκρέατος) ή την εμφύτευση του συριγγίου σε μια απομονωμένη έλικα νήστιδος (fistulojejunostomy) κατά Roux-en-Y. Η ανάπτυξη εσωτερικών παγκρεατικών συριγγίων θα συζητηθεί με τις παγκρεατικές ψευδοκύστεις κατωτέρω.
Η αιμορραγία, τέλος, στη χρόνια παγκρεατίτιδα μπορεί να εμφανιστεί ως αποτέλεσμα πολλών μηχανισμών και από ποικίλες αιτίες. Μερικές δεν είναι συγκεκριμένες για χρόνια παγκρεατίτιδα, όπως το σύνδρομο Mallory- Weiss, η οισοφαγίτιδα, το πεπτικό έλκος ή η αιμορραγία κιρσών από τη συνακόλουθη αλκοολική κίρρωση. Άλλες εμφανίζονται ως άμεσο αποτέλεσμα της παγκρεατικής νόσου, ειδικότερα η αιμορραγία από μια ψευδοκύστη, το ψευδοανεύρυσμα, ή η πυλαία και σπληνική θρόμβωση. Η διάβρωση ενός μεγάλου αγγείου (π.χ. της σπληνικής φλέβας) από μία ψευδοκύστη μπορεί να οδηγήσει στη δημιουργία ψευδούς ανευρύσματος ή/και ενδοπεριτοναϊκή αιμορραγία. Η επέκταση της φλεγμονής στο τοίχωμα των παγκρεατικών αγγείων μπορεί επίσης να προκαλέσει παγκρεατική αιμορραγία από διάβρωσή τους.
Γαστρική πάρεση και διαταραχές τις κινητικότητας του στομάχου και του δωδεκαδακτύλου είναι άλλη μια επιπλοκή της χρονίας παγκρεατίτιδας ενδεχομένως συνεπεία της περιγαστρικής φλεγμονής και των ορμονικών αλλαγών που συνοδεύουν τη χρόνια παγκρεατίτιδα (π.χ. αλλαγές στην CCK), ή ως παρενέργεια των αναλγητικών ναρκωτικών φαρμάκων. Η γαστρική πάρεση είναι η πιο σημαντική και είναι δύσκολο να διαγνωσθεί, γιατί τα συμπτώματά της είναι ίδια με αυτά της χρονίας παγκρεατίτιδας. Την επιπλοκή αυτή πρέπει να την υποπτευόμαστε σε οι ασθενείς που εμφανίζουν πρόωρο κορεσμό στη λήψη τροφής, ναυτία, έμετο και απώλεια βάρους.
Στις περιπτώσεις IPMT όγκων, η ενδεδειγμένη επέμβαση είναι η εγχείρηση Whipple ή αναλόγως η περιφερική παγκρεατεκτομή ή σπανιότατα η εκτομή της μεσότητας του παγκρέατος (κεντρική παγκρεατεκτομή διατηρώντας την κεφαλή και την ουρά) (Εικ. 19). Εάν η νόσος περιλαμβάνει ολόκληρο τον παγκρεατικό πόρο, τότε ολόκληρο πάγκρεας πρέπει να αφαιρεθεί.
Εάν η στένωση του εγκαρσίου κόλου είναι σοβαρή και προκαλεί εικόνα ειλεού, η επέμβαση εκλογής είναι η εκτομή του στενωμένου τμήματος και αποκατάσταση της συνέχειας του εντέρου με τελικοτελική αναστόμωση.
Εικόνα 15: Θρόμβωση της σπληνικής φλέβας επί χρονίας παγκρεατίτιδας.
Εικόνα 16: Η τροποποιημένη κατά Sugiura επέμβαση, που περιλαμβάνει σπληνεκτομή, απαγγείωση του ελάσσονος τόξου του στομάχου μέχρι 7 cm περιφερικά της καρδιοοισοφαγικής γωνίας και διατομή και επανασυρραφή του οισοφάγου στην καρδιοοισοφαγικής γωνία με τη χρήση κυκλικού αναστομωτήρα.
Σχέση χρονίας παγκρεατίτιδας και καρκίνου του παγκρέατος
Η υποψία για την ύπαρξη καρκίνου του παγκρέατος και η αδυναμία να αποκλειστεί με τις διάφορες απεικονιστικές μεθόδους, αποτελεί μια ακόμα ένδειξη χειρουργικής παρέμβασης στη χρόνια παγκρεατίτιδα. Η χρόνια παγκρεατίτιδα είναι ένας παράγοντας κινδύνου για το παγκρεατικό αδενοκαρκίνωμα. Ο κίνδυνος αυτός (Life time risk) είναι περίπου 4%, ενώ είναι υψηλότερος σε κληρονομική παγκρεατίτιδα, ιδιαίτερα σε εκείνους τους ασθενείς που καπνίζουν (53 φορές έναντι του γενικού πληθυσμού) με συνολικό κίνδυνο στη διάρκεια της ζωής να πλησιάζει το 40%. Η σχέση παγκρεατίτιδας και καρκίνου του παγκρέατος απεικονίζεται σχηματικά στις εικόνες 17 και 18
Δεν είναι σπάνιες οι περιπτώσεις που οι ασθενείς παρουσιάζουν συμπτωματολογία χρονίας παγκρεατίτιδας και ο απεικονιστικός έλεγχος δείχνει κάποια μάζα στην κεφαλή του παγκρέατος. Αυτή μπορεί να αντιστοιχεί σε εντοπισμένη χρόνια φλεγμονή, είναι δυνατόν όμως να είναι και καρκίνος ο οποίος εκδηλώνεται με εικόνα που ομοιάζει έντονα με αυτή της χρονίας παγκρεατίτιδας. Αυτή τη στιγμή, δεν υπάρχει κανένας αξιόπιστος τρόπος να διαφοροποιήσει κανείς τη χρόνια παγκρεατίτιδα από τη χρονία παγκρεατίτιδα που επιπλέκει ή περιβάλλει το παγκρεατικό αδενοκαρκίνωμα. Τα συμπτώματα και τα κλινικά σημεία είναι παρόμοια (κοιλιακό άλγος, απώλεια βάρους, ίκτερος). Μελέτες απεικόνισης όπως η ΑΤ, το US, και ακόμη και η ERCP μπορεί να μην μπορούν να διαφοροποιήσουν τις δύο αυτές νοσολογικές οντότητες. Ο ρόλος του EUS εξελίσσεται και είναι πλέον ανώτερος της ΑΤ στην ανίχνευση της συνυπάρχουσας κακοήθειας, ιδιαίτερα όταν η βλάβη είναι μικρή. Το EUS έχει επίσης το πλεονέκτημα της κατευθυνόμενης βιοψίας. Άλλοι δείκτες, όπως ο CA 19-9, είναι υψηλοί στο 70-80% των ασθενών με αδενοκαρκίνωμα του παγκρέατος όμως αυτοί είναι υψηλοί και στην απόφραξη των χοληφόρων, στη χολαγγειίτιδα, το χολαγγειοκαρκίνωμα και άλλες παθήσεις. Άλλοι δείκτες, όπως οι μεταλλάξεις στο K-ras γονίδιο, είναι θετικές στο 90% των ασθενών με παγκρεατικό αδενοκαρκίνωμα, πλην όμως παρόμοιες μεταλλάξεις υπάρχουν και στη χρόνια παγκρεατίτιδα.
Σε μια μελέτη που έγινε στο Πανεπιστήμιο του Mannheim εξετάστηκαν 440 περιπτώσεις ασθενών που οδηγήθηκαν στο χειρουργείο με προεγχειρητική διάγνωση χρονίας παγκρεατίτιδας, καθώς και 119 με την προεγχειρητική διάγνωση του καρκίνου του παγκρέατος. Ο παθολογοανατομικός έλεγχος έδειξε ότι στην πρώτη ομάδα το 12% είχαν τελικά καρκίνο του παγκρέατος και στη δεύτερη το 17% είχαν τελικά χρόνια παγκρεατίτιδα. Έτσι λοιπόν σε περιπτώσεις που η συμπτωματολογία της χρονίας παγκρεατίτιδας απαιτεί χειρουργική επέμβαση, συνδυάζεται δε και με την εμφάνιση μάζας στο πάγκρεας, η εξαίρεση αυτής και η παθολογοανατομική της εξέταση θεωρούνται επιβεβλημένες. Η προεγχειρητική ή η διεγχειρητική εκτέλεση βιοψίας (ιστού ή κυτταρολογική) για την επιβεβαίωση ή τον αποκλεισμό καρκίνου της κεφαλής του παγκρέατος σε περιπτώσεις χρονίας παγκρεατίτιδας δεν παρέχει σαφή αποτελέσματα, αλλά αντιθέτως δίδει πολλά ψευδώς αρνητικά αποτελέσματα, διότι οι ιστολογικές αλλαγές δεν είναι ομοιόμορφες σε όλο τον αδένα, έτσι ώστε ένα μικρό δείγμα βιοψίας να μην μπορεί να δώσει μια πλήρη εικόνα της παρουσίας ή της απουσίας της χρονίας παγκρεατίτιδας. Όλες οι μέθοδοι ιστολογικής διάγνωσης στα παγκρεατικά νοσήματα έχουν υψηλή ειδικότητα αλλά χαμηλή αρνητική διαγνωστική αξία. Επομένως, εξαιρέσιμες ενδεχομένως βλάβες που είναι πολύ ύποπτες για κακοήθεια, πρέπει να αφαιρούνται ακόμη και εάν η προεγχειρητική βιοψία είναι αρνητική. Συνεπώς η εκτέλεση εκτομής και ειδικά με την επέμβαση Whipple είναι επιβεβλημένη σε περιπτώσεις χωρίς βιοψία, αφού η λήψη του παγκρεατικού ιστού ως ρουτίνα είναι για πολλούς επικίνδυνη και σπάνια πραγματοποιείται διεγχειρητικά.
Διάφορες μελέτες έχουν στρέψει την προσοχή των ερευνητών στην ανάπτυξη του εξωπαγκρεατικού καρκίνου σε συνδυασμό με χρόνια παγκρεατίτιδα. Αυτοί οι καρκίνοι, ιδιαίτερα εκείνοι της ανώτερης πεπτικής οδού και των πνευμόνων, είναι πιθανώς σχετικοί με τη σύγχρονη κατάχρηση καπνού και οινοπνεύματος. Η επίπτωση των καρκινωμάτων αυτών σε ασθενείς με χρόνια παγκρεατίτιδα ποικίλλει μεταξύ 4% και 12%.
Εικόνα 17: Παγκρεατίτιδα και καρκίνος του παγκρέατος. ΑπόUmesh K Bhanot and Peter Moller. Mechanisms of parenchymal injury and signaling pathways in ectatic ducts of chronic pancreatitis: implications for pancreatic carcinogenesis. Laboratory Investigation (2009) 89, 489–497
Εικόνα 18: Παγκρεατίτιδα και καρκίνος του παγκρέατος
Θεραπεία
Οι παθολογοανατομικές αλλοιώσεις της χρονίας παγκρεατίτιδας, όπως αναφέρθηκε και στην αρχή του κεφαλαίου, δεν είναι αναστρέψιμες. Οι οποιεσδήποτε θεραπευτικές παρεμβάσεις, λοιπόν, δεν στοχεύουν στην εξάλειψη της νόσου, αλλά στην αντιμετώπιση των συμπτωμάτων και των επιπλοκών που την συνοδεύουν. Η θεραπεία της χρονίας παγκρεατίτιδας διακρίνεται σε συντηρητική (μη επεμβατική) και σε επεμβατική.
Συντηρητική (μη επεμβατική) θεραπεία της χρονίας παγκρεατίτιδας
Οι στόχοι της συντηρητικής θεραπείας της χρονίας παγκρεατίτιδας είναι:
- η ανακούφιση του άλγους
- η αντιμετώπιση της ενδοκρινούς ανεπάρκειας του παγκρέατος, και
- η αντιμετώπιση της εξωκρινούς ανεπάρκειας του παγκρέατος.
Η ανακούφιση του άλγους της χρονίας παγκρεατίτιδας απαιτεί πολύπλευρη προσέγγιση. Με δεδομένο, όπως αναφέρθηκε, ότι το άλγος ελαττώνεται στη μακροχρόνια πορεία της νόσου, πρέπει ο χρόνος της θεραπευτικής μας προσέγγισης να λαμβάνει το γεγονός αυτό υπόψη. Η απόλυτη και διά βίου αποχή από το αλκοόλ είναι επιβεβλημένη. Παρόλα αυτά, μόνο στο 50% των περιπτώσεων και σε αρχικά στάδια της νόσου, η διακοπή κατανάλωσης αιθυλικής αλκοόλης επαρκεί για την ανακούφιση του άλγους. Επιπλέον, η τροποποίηση των διαιτητικών συνηθειών με αποφυγή των μεγάλων και λιπαρών γευμάτων και αντικατάστασή τους από μικρά συχνά γεύματα πτωχά σε λίπη, θεωρείται ότι προσφέρει κάποια βοήθεια.
Η χρήση μη στεροειδών αναλγητικών, κυρίως πριν τα γεύματα, αποτελεί την πρώτη γραμμή αναλγητικών φαρμάκων της χρονίας παγκρεατίτιδας. Είναι αποτελεσματικά σε ελαφρές έως μέτριας βαρύτητας μορφές, ενώ ο συνδυασμός τους με τρικυκλικά αντικαταθλιπτικά αυξάνει την αποτελεσματικότητά τους. Σε βαρύτερες περιπτώσεις, προστίθενται και αντικαταθλιπτικά του τύπου της αναστολής-επαναπρόσληψης της σεροτονίνης. Στις πολύ βαρύτερες τέλος περιπτώσεις απαιτείται η χορήγηση οπιοειδών αναλγητικών, με μεγάλη προσοχή πάντα για τον κίνδυνο του εθισμού.
Στηριζόμενοι στην άποψη ότι η αυξημένη ενδοαυλική πίεση στον παγκρεατικό πόρο αποτελεί τη βασική αιτία του άλγους στη χρόνια παγκρεατίτιδα, πολλοί ερευνητές προτείνουν τη χορήγηση μεγάλων δόσεων παγκρεατικών ενζύμων για την αντιμετώπισή του. Η θεωρητική βάση της προσέγγισης αυτής είναι, ότι η εξωγενής χορήγηση ενζύμων περιορίζει την παραγωγή τους από το πάγκρεας (αρνητικό feedback) και έτσι μειώνει τις πιέσεις στο παροχετευτικό σύστημα του οργάνου. Παρόλα αυτά, τα αποτελέσματα της τακτικής αυτής δεν είναι ξεκάθαρα.
Η χρήση της οκτρεοτίδης τέλος (του συνθετικού ανάλογου της σωματοστατίνης), έχει μελετηθεί σε μικρές σειρές ασθενών, με μέτρια ανταπόκριση όσον αφορά την ανακούφιση από τον πόνο.
Σε περιπτώσεις ανάπτυξης σακχαρώδους διαβήτη, η χορήγηση ινσουλίνης αποτελεί τη θεραπεία εκλογής, ενώ τα αντιδιαβητικά δισκία δεν ενδείκνυνται. Θα πρέπει να τονιστεί ότι λόγω έλλειψης και γλυκαγόνης ο κίνδυνος υπογλυκαιμιών είναι αυξημένος.
Η ανεπάρκεια της εξωκρινούς μοίρας του παγκρέατος, τέλος, αντιμετωπίζεται με τη χορήγηση παγκρεατικών ενζύμων, σε συνδυασμό με δίαιτα χαμηλή σε λιπαρά (για μείωση της στεατόρροιας). Δυστυχώς, η περισσότερη από του στόματος χορηγούμενη λιπάση αδρανοποιείται, δεδομένου ότι περνά από το όξινο περιβάλλον του στομάχου (μόνο το 8-15% της λιπάσης φθάνει το δωδεκαδάκτυλο) και αδρανοποιείται κατόπιν από το όξινο pH του δωδεκαδακτύλου (προκαλούμενο από την ανεπαρκή παγκρεατική έκκριση του διττανθρακικού άλατος). Η σύγχρονη χορήγηση PPIs ή Η υποδοχέων και άλλων τεχνικών μπορεί μερικώς να αντισταθμίσει αυτά τα προβλήματα. Κατά συνέπεια, η θεραπεία περιλαμβάνει την καταστολή της όξινης έκκρισης του στομάχου, μιας χαμηλής περιεκτικότητας σε λιπαρά διατροφής και λιπάση σε δόσεις 90-150.000 IU ανά γεύμα, αν και ο έλεγχος της στεατόρροιας είναι συχνά ελλιπής ακόμη και με αυτήν τη θεραπεία.
Επεμβατική θεραπεία της χρονίας παγκρεατίτιδας
Σε ποσοστό που ξεπερνά το 50%, οι ασθενείς με χρόνια παγκρεατίτιδα υποβάλλονται σε κάποιας μορφής επέμβαση. Οι στόχοι της επεμβατικής θεραπείας της νόσου ομαδοποιούνται σε τρεις κατηγορίες:
- αντιμετώπιση του άλγους
- διαφορική διάγνωση από καρκίνο του παγκρέατος, και
- αντιμετώπιση των επιπλοκών της νόσου.
Οι επεμβάσεις για την αντιμετώπιση του άλγους της χρονίας παγκρεατίτιδας πραγματοποιούνται όταν οι συντηρητικές μέθοδοι αποτυγχάνουν να ανακουφίσουν τον ασθενή και ειδικά όταν επηρεάζεται το επίπεδο ζωής του ασθενούς. Χωρίζονται δε σε ελάσσονες και μείζονες.
Οι ελάσσονες επεμβάσεις περιλαμβάνουν:
- τις τεχνικές καταστροφής του κοιλιακού γαγγλίου, και
- τις ενδοσκοπικές επεμβάσεις παροχέτευσης του παγκρεατικού πόρου.
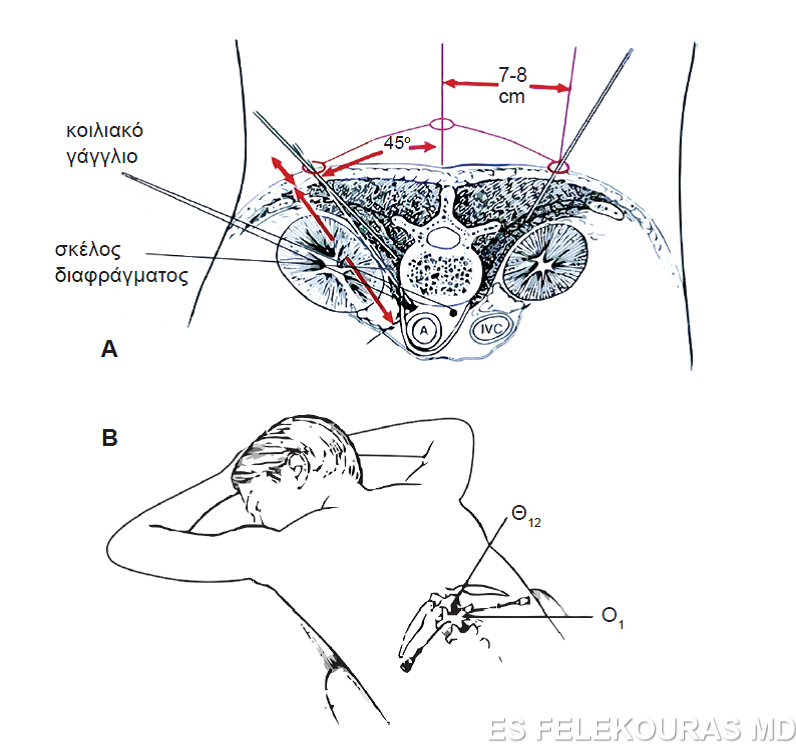
Το κοιλιακό γάγγλιο αποτελεί ως γνωστόν το σταθμό των αυτόνομων νευρικών στελεχών του παγκρέατος. Η καταστροφή του έχει προταθεί και χρησιμοποιηθεί από πολλούς ερευνητές για την αντιμετώπιση του άλγους της χρονίας παγκρεατίτιδας. Οι συνηθέστερες μέθοδοι καταστροφής του κοιλιακού γαγγλίου είναι η διαδερμική έγχυση νευροτοξικών ουσιών, η ενδοσκοπική χημική καταστροφή του και η χειρουργική εκτομή. Η Εικόνα 20 απεικονίζει σχηματικά την τεχνική της διαδερμικής καταστροφής του κοιλιακού γαγγλίου. Πρόσφατα, η καταστροφή του γαγγλίου (splanchnicectomy) εκτελείται από το θώρακα, μέσω θωρακοσκοπικής προσέγγισης, προσδίδει δε παροδική βελτίωση στο 70% των ασθενών και μακράς διαρκείας βελτίωση στο 50% αυτών. Η εμπειρία με τη μέθοδο αυτή είναι περιορισμένη. Η χημική καταστροφή του γαγγλίου με ενδοσκοπική προσπέλαση μένει ακόμα να μελετηθεί περισσότερο. Οι παραπάνω τεχνικές έχουν αμφίβολα αποτελέσματα, προτιμώνται όμως από αρκετούς, κυρίως στις περιπτώσεις που οι μείζονες επεμβάσεις αντιμετώπισης του άλγους δεν μπορούν να εφαρμοστούν.
Οι ενδοσκοπικές επεμβάσεις παροχέτευσης του παγκρεατικού πόρου στηρίζονται στην αρχή ότι οι αυξημένες ενδοαυλικές πιέσεις επιτείνουν το άλγος της χρονίας παγκρεατίτιδας. Η κατάργηση λοιπόν του σφιγκτήρα του Oddi με ενδοσκοπική σφιγκτηροτομή και/ή τοποθέτηση ενδοπρόθεσης (stent), ευνοεί την ελεύθερη παροχέτευση του παγκρεατικού πόρου στο δωδεκαδάκτυλο και μειώνει έτσι την ενδοαυλική του πίεση. Περιορισμένες κλινικές σειρές δείχνουν κάποια βελτίωση του άλγους της χρονίας παγκρεατίτιδας με τις τεχνικές αυτές οι οποίες όμως χρήζουν περαιτέρω επιβεβαίωσης. Ο τύπος της χειρουργικής επέμβασης για την αντιμετώπιση του άλγους εξαρτάται από το συνδυασμό ανατομίας (π.χ. μάζα, νόσος, φλεγμονή, διάταση του παγκρεατικού ή/και του χοληδόχου πόρου), συνοδού νοσηρότητας, παρουσίας χημικής εξάρτησης του ασθενούς από το αλκοόλ, και ψυχοκοινωνικών εκτιμήσεων. Όλες αυτές οι μεταβλητές είναι ενδεχομένως σημαντικές στη διαδικασία λήψης αποφάσεων.
Εικόνα 19: Κεντρική παγκρεατεκτομή
Εικόνα 20: Α. Εγκάρσια διατομή στο ύψος του κοιλιακού γαγγλίου με απεικόνιση των βελονών έγχυσης της νευροτοξικής ουσίας. Β. Τοποθέτηση του ασθενούς σε πρηνή θέση για την έναρξη της έγχυσης.
Οι τύποι των χειρουργικών επεμβάσεων για την αντιμετώπιση του άλγους της χρονίας παγκρεατίτιδας διακρίνονται:
- στις παροχετευτικές επεμβάσεις
- σφιγκτηροπλαστική του σφιγκτήρα του Oddi
- παγκρεατονηστιδικές επεμβάσεις
- στις παγκρεατεκτομές
- ανατομικές (Whipple, περιφερική παγκρεατεκτομή κ.λπ.)
- μη ανατομικές (με ή χωρίς συνοδό παροχετευτική επέμβαση)
Η σφιγκτηροπλαστική του Oddi αποτελεί μια επέμβαση με μικρή νοσηρότητα και θνητότητα, κατά την οποία επιτελείται διεγχειρητική διάνοιξη και πλαστική του σφιγκτήρα. Προτιμάται στις περιπτώσεις που ενώ απαιτείται μια παροχετευτική επέμβαση για την αντιμετώπιση του άλγους, δεν πληρούνται οι προϋποθέσεις για την πραγματοποίηση παγκρεατονηστιδικής επέμβασης, όπως σε ασθενείς με μικρό (>4-5 mm) παγκρεατικό πόρο, ιδιαίτερα σε εκείνους των οποίων η παγκρεατίτιδα προκαλείται από απόφραξη στο επίπεδο της θηλής (σφιγκτηροπλαστική του κοινού χοληδόχου πόρου με διατομή του διαφράγματος με τον παγκρεατικό πόρο – pancreatic septotomy). Η σφιγκτηροπλαστική της μικρής θηλής είναι κατάλληλη για ασθενείς με διαχωρισμένο πάγκρεας. Όμως, οι περισσότεροι ασθενείς με χρόνια παγκρεατίτιδα, λόγω των πολλαπλών στενώσεων κατά μήκος του παγκρέατος, είναι απίθανο να ωφεληθούν από την επέμβαση αυτή. Σήμερα η μέθοδος γίνεται ενδοσκοπικά (ERCP), ενώ έχει σχεδόν εγκαταλειφθεί ως πρώτη επέμβαση η χειρουργική σφιγκτηροπλαστική, που όμως παρά ταύτα παραμένει εναλλακτική λύση σε ασθενείς που εμφανίζουν ίνωση στη θηλή από σφιγκτηροπλαστικές και από τη χρονιότητα της νόσου (Εικ. 21).
Εικόνα 21: Χειρουργική σφιγκτηροπλαστική του σφιγκτήρα του Oddi (θηλή του Vater).
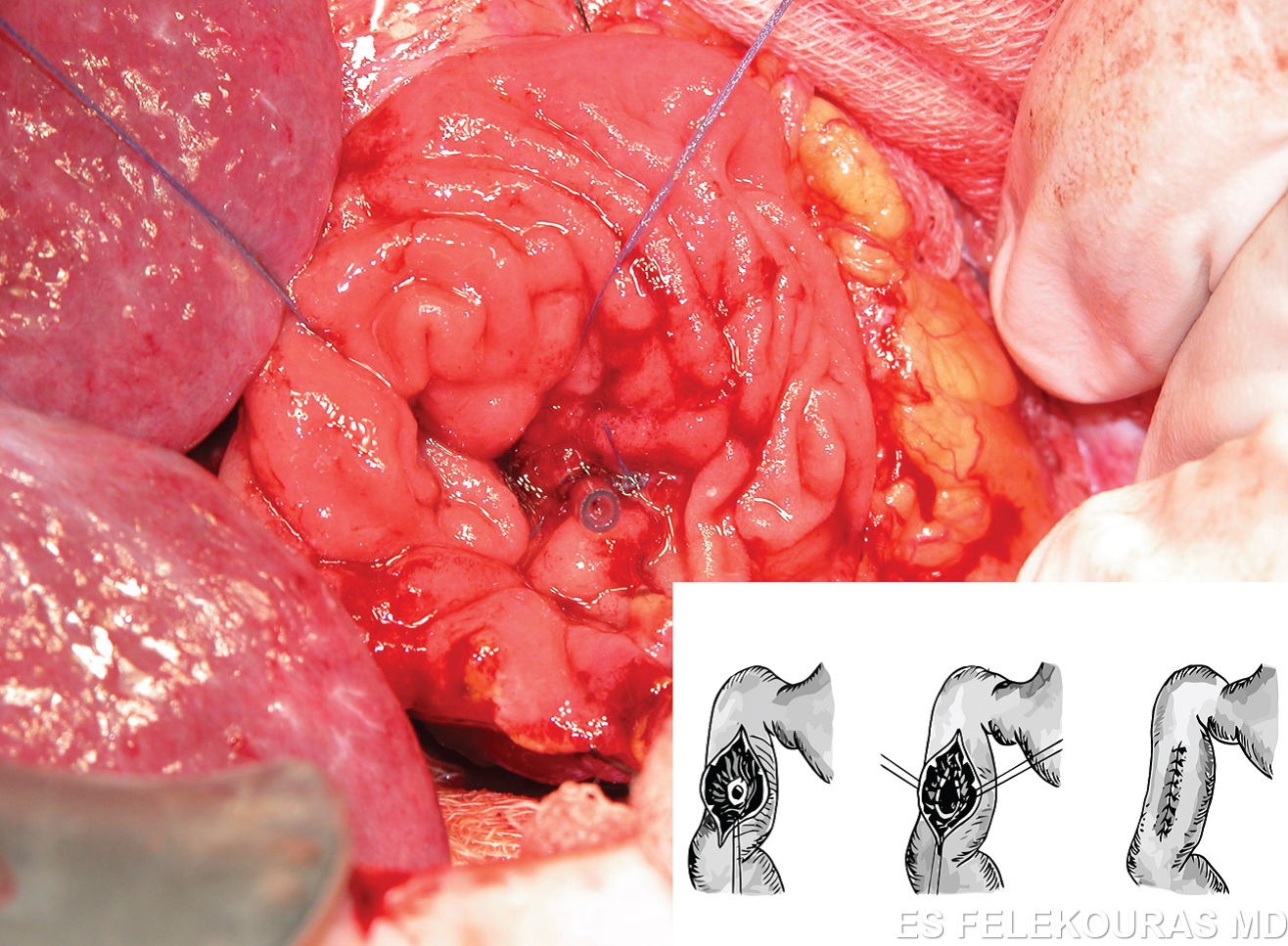
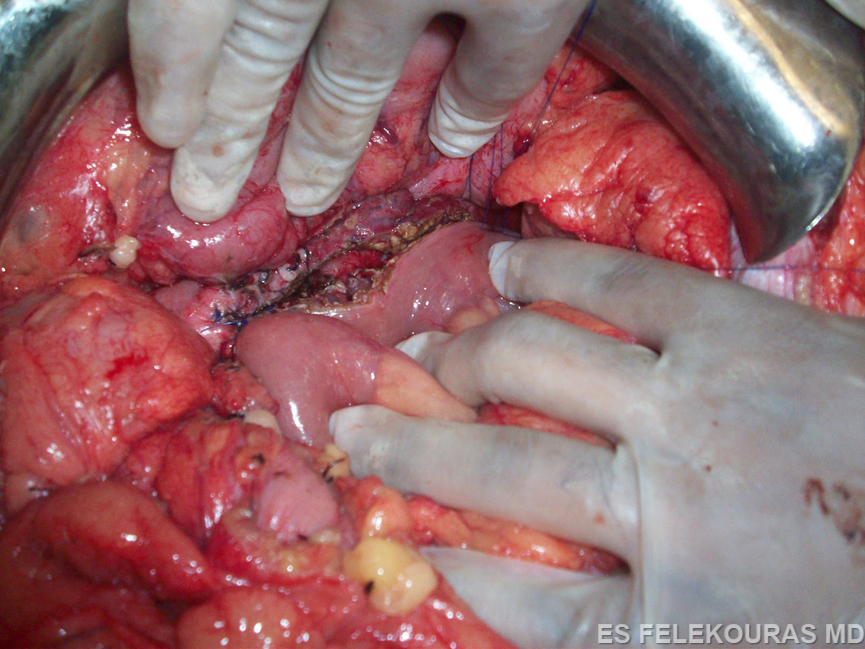
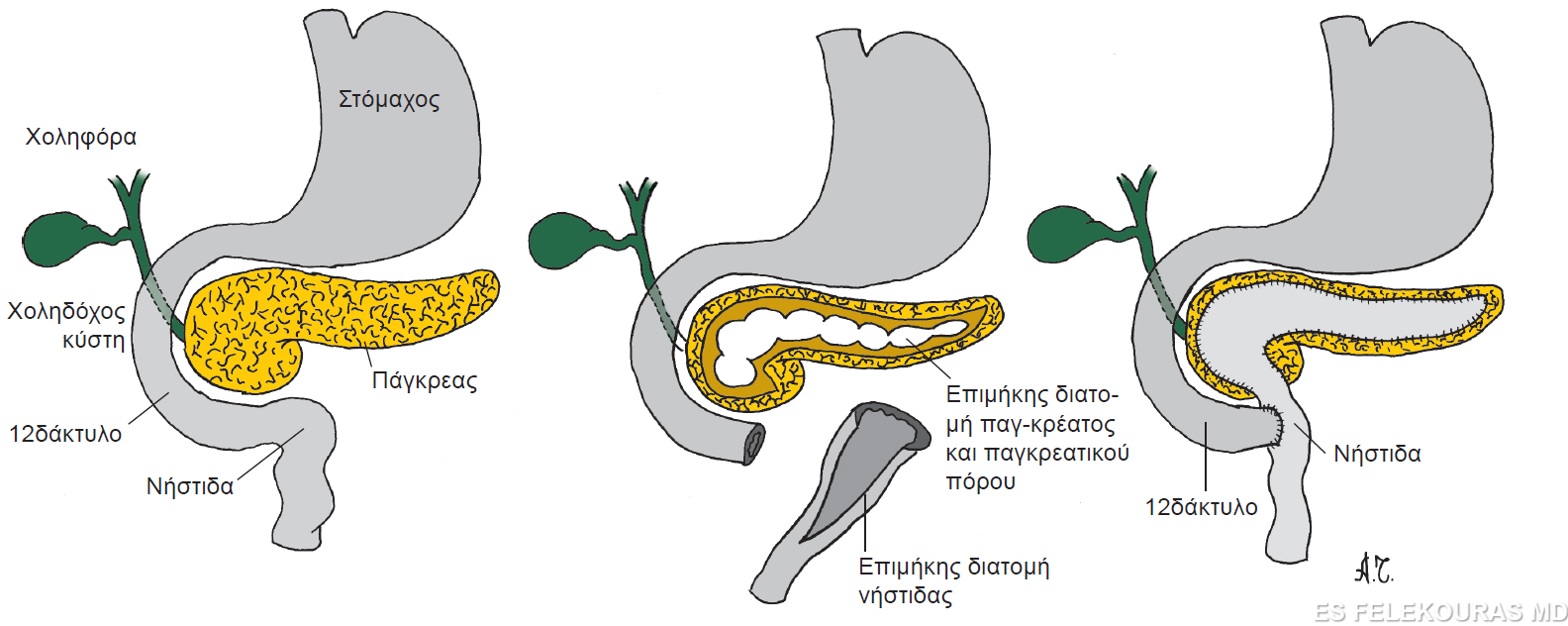
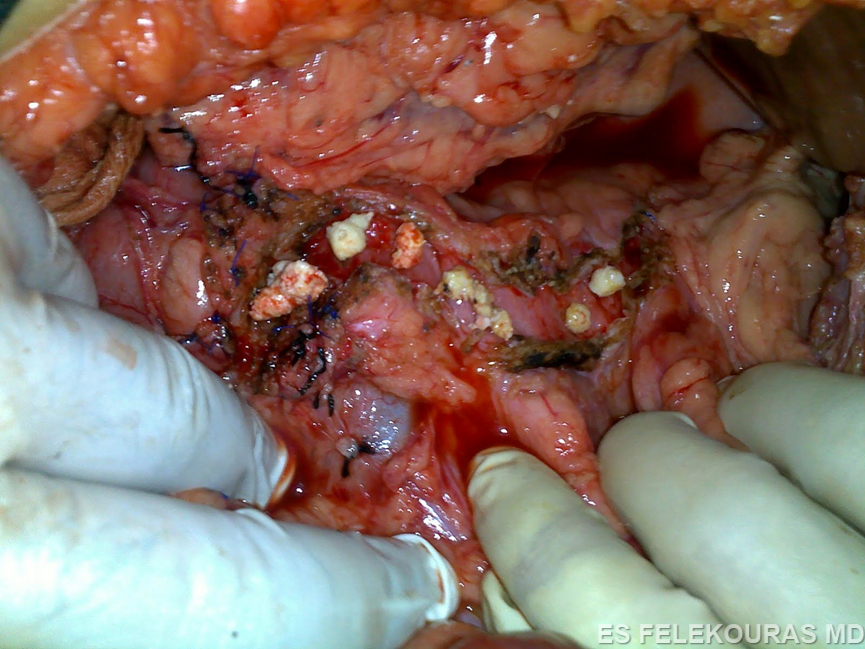
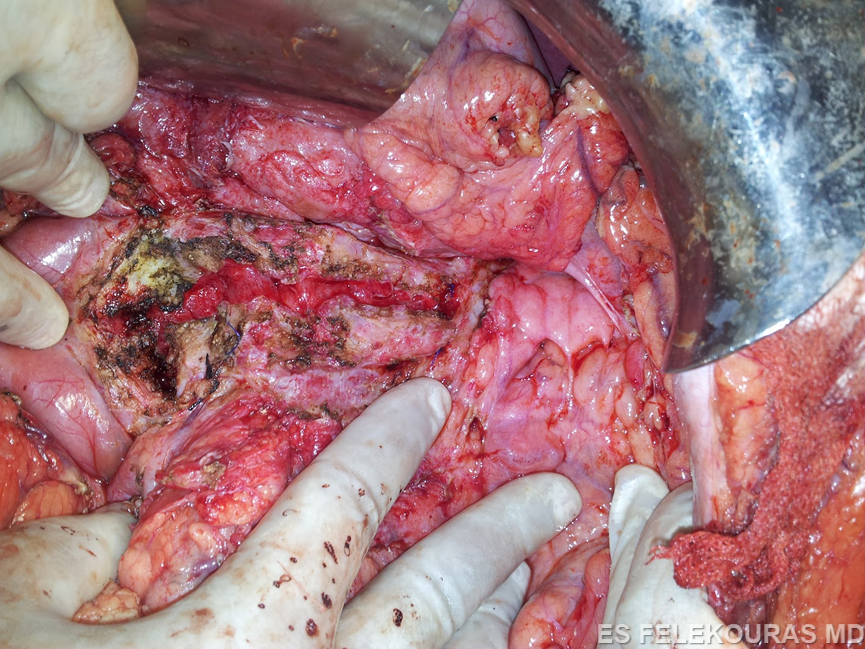
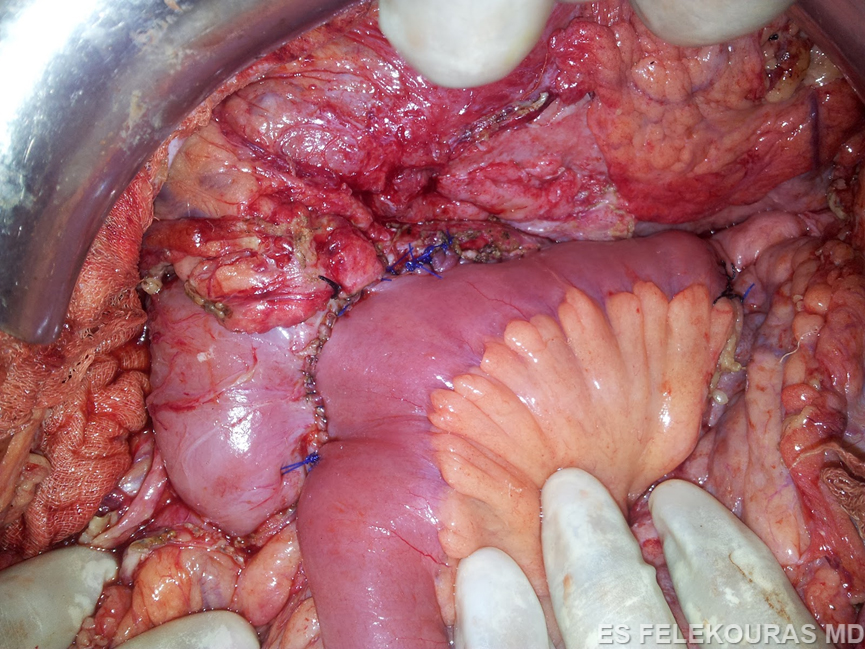
Η πρώτη παγκρεατονηστιδική αναστόμωση για την αποσυμφόρηση του παγκρεατικού πόρου περιγράφηκε από τον Duval το 1954 (σπληνεκτομή, εκτομή της ουράς του παγκρέατος και παροχέτευση αυτής (εντός) μέσω μιας παγκρεατονηστιδικής κατά Roux-en-Y αναστόμωσης). Η επέμβαση αυτή έχει μεγάλο ποσοστό αποτυχίας, επειδή η παρουσία πολλαπλών παγκρεατικών στενώσεων εμποδίζει την πλήρη παροχέτευση του παγκρεατικού πόρου, σήμερα δε γίνεται πολύ σπάνια. Το 1958 οι Puestow και Gillesby περιέγραψαν την τεχνική της πλαγιο-πλάγιας παγκρεατονηστιδικής αναστόμωσης στο περιφερικό τμήμα του παγκρεατικού πόρου με συνοδό σπληνεκτομή και με μικρή ουριαία παγκρεατεκτομή. Η τεχνική αυτή τροποποιήθηκε αργότερα και πήρε την τελική της μορφή (Partington και Rochelle), η οποία συνίσταται σε ευρεία πλαγιο-πλάγια αναστόμωση σχεδόν όλου του παγκρεατικού πόρου με έλικα νήστιδας κατά Roux-en-Y (Εικ. 22). Βασικές προϋποθέσεις για την επιτυχία της επέμβασης αυτής είναι να υπάρχει επαρκώς διατεταμένος παγκρεατικός πόρος (οπωσδήποτε >5 mm και κατά ορισμένους ερευνητές >1 cm), η δε αναστόμωση να είναι τουλάχιστον 6 cm σε μήκος. Η επέμβαση αυτή αποτελεί σήμερα την πιο διαδεδομένη παροχετευτική εγχείρηση για τη χρόνια παγκρεατίτιδα και τα πρώιμα ποσοστά επιτυχίας της (με κριτήριο την ανακούφιση του άλγους του ασθενούς) ξεπερνούν το 80%, τα δε απώτερα το 60%, εφόσον βέβαια εκτελείται από έμπειρο χειρουργό και εφόσον συντρέχουν και οι ανάλογες ενδείξεις. Πιο πρόσφατα, οι Frey και Ho τροποποίησαν περαιτέρω την επέμβαση με τη συναφαίρεση μέρους της κεφαλής του παγκρέατος μέχρι τη θηλή του Vater. Αυτή επιτρέπει μια ακόμα πληρέστερη αποσυμπίεση του παγκρεατικού πόρου και μια πιο επιμήκη παγκρεατικονηστιδοστομία. Η τροποποίηση αυτή παρέχει ίσως καλύτερα αποτελέσματα, ειδικά όταν ο παγκρεατικός πόρος δεν είναι ιδιαίτερα διατεταμένος, όμως γενικά είναι μεγαλύτερη σε βαρύτητα επέμβαση (Εικ. 23).
Εικόνα 22: Η επέμβαση Puestow.(σχηματικά και στο χειρουργείο). Από http://drkeyurbhatt.blogspot.gr/2010_10_01_archive.html
Εικόνα 23: Η επέμβαση Frey (σχηματικά και στο χειρουργείο). Από http://drkeyurbhatt.blogspot.gr/2010_10_01_archive.html
Άλλη μια επέμβαση που δημιουργήθηκε με βάση τη θεωρία του συνδρόμου διαμερίσματος έχει περιγραφεί και στοχεύει στην παροχέτευση του παγκρεατικού πόρου ακόμη και όταν ο παγκρεατικός πόρος δεν είναι διατεταμένος, με την εκτέλεση μιας σχήματος V εκτομής του κοιλιακού παγκρέατος μέχρι τον πόρο (Εικ. 23β), και έτσι επιτρέπει να δημιουργηθεί μια πλαγιο-πλάγια παγκρεατικονηστιδική αναστόμωση. Ως εκ τούτου πρακτικά γίνεται «unroofing» της «περιοριστικής» παγκρεατικής κάψας και άμεση «αποσυμπίεση» του πόρου, γεγονότα που εξυπηρετούν την ιδέα της θεωρίας. Όμως αν και είναι θεωρητικά ελκυστική, ειδικά στους ασθενείς με οριακή παγκρεατική λειτουργία, η εμπειρία παραμένει περιορισμένη, ενώ τα αποτελέσματα των υπαρχόντων μελετών είναι αντιφατικά.
Εικόνα 23β: Επιμήκης πλάγιο-πλάγια παγκρεατονηστιδική αναστόμωση με εκτομή της κάψας του παγκρέατος σχήματος V
Η φιλοσοφία των παγκρεατεκτομών στην αντιμετώπιση του άλγους της χρονίας παγκρεατίτιδας είναι διαφορετική από αυτήν των παροχετευτικών επεμβάσεων. Ουσιαστικά στηρίζεται στην αρχή της εκτομής του τμήματος του οργάνου που πάσχει. Έτσι σε περιπτώσεις που η νόσος περιορίζεται στο περιφερικό τμήμα του οργάνου πραγματοποιείται περιφερική παγκρεατεκτομή (Εικ. 24), σε αυτές που πάσχει κυρίως η περιοχή της κεφαλής ενδείκνυται η επέμβαση Whipple (εκτομή του δωδεκαδακτύλου, της κεφαλής και της αγκιστροειδούς απόφυσης του παγκρέατος) χωρίς (κλασική Whipple) ή με διατήρηση του πυλωρού (PPPD) (Εικ. 25) που είναι και πιο ανατομική για τη νόσο επέμβαση. Μια ακόμα εγχείρηση (η επέμβαση Beger) έχει σχεδιασθεί έτσι, ώστε να θεραπεύει ασθενείς με σοβαρή χρόνια παγκρεατίτιδα και διόγκωση της κεφαλής του παγκρέατος, αποτελεί δε βασικά ένα συνδυασμό παροχετευτικής επέμβασης και παγκρεατεκτομής. Στην επέμβαση αυτή αφαιρείται το μεγαλύτερο μέρος της κεφαλής του παγκρέατος διατηρώντας το δωδεκαδάκτυλο και τον κοινό χοληδόχο πόρο (Duodenum-preserving resection of the head of the pancreas). Η εγχείρηση αυτή έχει σχεδόν τις ίδιες ενδείξεις με την επέμβαση Whipple και δεν έχει ακόμη αποκτήσει παγκόσμια αναγνώριση. Ίσως μια από τις ενδείξεις της είναι οι επιλεγμένοι ασθενείς με «small duct disease» και χωρίς διόγκωση της κεφαλής του παγκρέατος (Εικ. 26).
Εικόνα 24: Περιφερική παγκρεατεκτομή.
Εικόνα 25: Η επέμβαση Whipple με διατήρηση του πυλωρού (Pylorus preserving Pancreaticoduodenectomy, PPPD) σχήμα και κλασσική Whipple φωτογραφίες με MRI και την βλάβη στην αγκιστροειδή απόφυση του παγκρέατος.
Εικόνα 26: Η επέμβαση Beger.
Σε περιπτώσεις που η νόσος καταλαμβάνει όλο το όργανο, πραγματοποιείται ολική ή υφολική παγκρεατεκτομή, που σήμερα όμως εκτελούνται όλο και πιο σπάνια, μιας και ο ρόλος των επεμβάσεων αυτών δεν είναι σαφής (Εικ. 27). Οι επεμβάσεις αυτές ίσως αντιπροσωπεύουν τη μόνη χειρουργική επιλογή για ασθενείς στους οποίους μια παροχετευτική επέμβαση απέτυχε ή σε εκείνους με «small duct disease» που έχουν υποβληθεί ήδη σε αποτυχημένη περιφερική ή ουραία παγκρεατεκτομή. Μερικοί ασθενείς συνεχίζουν να αιτιώνται για σοβαρό άλγος παγκρεατικής προέλευσης ακόμα και μετά από ολική παγκρεατεκτομή και για το λόγο αυτό, τα αποτελέσματα της επέμβασης δεν μπορούν να προβλεφθούν. Αναμένεται αφ’ ετέρου, ότι οι ασθενείς που υποβάλλονται σε ολική ή σχεδόν ολική παγκρεατεκτομή θα εμφανίσουν σακχαρώδη διαβήτη δύσκολο στη ρύθμισή του και βαριάς μορφής στεατόρροια. Σε συνδυασμό με το αλκοόλ ή την κατάχρηση ναρκωτικών ουσιών, ο διαβήτης και ο υποσιτισμός συνιστούν ανεξέλεγκτα προβλήματα, ενώ συνήθως οι ασθενείς αυτοί εμφανίζουν υψηλή θνητότητα. Σε μία προσπάθεια να αποφευχθεί ο διαβήτης στους ασθενείς αυτούς, μερικοί χειρουργοί έχουν υποστηρίξει τη λήψη και αυτομεταμόσχευση νησιδίων του Langerhans από το χειρουργικό παρασκεύασμα με κάποια επιτυχία, αλλά ακόμη ο ρόλος της επέμβασης αυτής δεν μπορεί να προσδιορισθεί, αφού απαιτούνται μεγαλύτερης κλίμακας μελέτες.
Ενώ τα αποτελέσματα των εκτομών είναι πολύ καλά όσον αφορά την ανακούφιση του άλγους (70-80%), παρόλα αυτά οι ανωτέρω επεμβάσεις δεν είναι άμοιρες επιπλοκών και νοσηρότητας σε άπειρα χέρια. Για το λόγο αυτό, δεν προτιμώνται παρά μόνον, στις περιπτώσεις που όλες οι άλλες μέθοδοι έχουν αποτύχει και το άλγος της νόσου διαταράσσει σοβαρά την ποιότητα ζωής των ασθενών.
Εικόνα 27: Ολική παγκρεατεκτομή
Η χρονία παγκρεατίτιδα είναι μια σχετικά σπανία νοσολογία για τους Έλληνες ασθενείς λόγω χαμηλού αλκοολισμού αλλά αυτό αναμένεται να αλλάξει στο μέλλον. Η μικρή μας εμπειρία περιλαμβάνει αρκετές από αυτές τις επεμβάσεις για χρονία παγκρεατίτιδα και τις οποίες προσφέρουμε στους ασθενείς μας.