Ηπατοβλάστωμα (hepatoblastoma)
Κλινική εικόνα και Διάγνωση
Το ηπατοβλάστωμα είναι ένας κακοήθης όγκος από εμβρυονικά ή εμβρυϊκά ηπατοκύτταρα, που συχνά περιέχει και μεσεγχυματικά στοιχεία, απαντάται δε σε μικρά παιδιά, συνήθως ηλικίας μικρότερης των 3 ετών (έχουν αναφερθεί περιπτώσεις και σε ενήλικες). Ο όγκος αυτός αποτελεί το 50% όλων των πρωτοπαθών κακοήθων όγκων του ήπατος κατά την παιδική ηλικία είναι δε ο πιο συχνός όγκος του οργάνου στην ηλικία αυτή. Είναι 10 φορές λιγότερο συχνός από τον όγκο του Wilms, αποτελεί την τρίτη πιο συχνή κακοήθεια στα παιδιά, συναντάται δε συχνότερα στα αγόρια (2:1).
Η παθογένεια του όγκου είναι άγνωστη, αλλά τελευταία έχει συνδεθεί με το σύνδρομο της Οικογενούς Πολυποδίασης (FAP) και αυτό του Beckwith-Wiedman. Η συνύπαρξη του όγκου με τα ανωτέρω σύνδρομα υποδηλοί ένα ρόλο για τα χρωμοσώματα 5 και 11 στη γένεσή του και ειδικά του ογκοκατασταλτικού γονιδίου FAP στην ανάπτυξή του.
Υπάρχει ένας μικρός αριθμός διαφορετικών ιστολογικών τύπων, αλλά δύο από αυτούς εμφανίζουν ιδιαίτερη σημασία: ο επιθηλιακός τύπος (που αποτελείται κυρίως από επιθηλιακά ηπατοκύτταρα διαφόρων βαθμών ωριμότητας) και ο μεικτός (με επιθηλιακά και μεσεγχυματικά στοιχεία). Ο όγκος είναι συνήθως μονήρης αλλά πολυοζώδης (5-25 cm), σαφώς αφοριζόμενος από τα πέριξ, ενώ στο 50% εμφανίζει κάψα.
Ο όγκος είναι ασυμπτωματικός, με μόνα συνοδά σημεία τη μικρή αναιμία και τη θρομβοκυττάρωση. Τα περισσότερα παιδιά επισκέπτονται το γιατρό συνεπεία κοιλιακής διόγκωσης. Σπάνια έχει αναφερθεί ενδοκοιλιακή ρήξη. Ο όγκος μπορεί να συνοδεύεται από οστεοπενία και υπογλυκαιμία, πολλές φορές δε η β-HCG είναι αυξημένη, με αποτέλεσμα σπάνια να εμφανισθούν στα αγόρια περιπτώσεις ισοφυλετικής πρώιμης ήβης (isosexual precocity). Η αύξηση της AFP συνοδεύει τον όγκο στο 85-90% των περιπτώσεων, παριστά δε βοηθητικό δείκτη στη διάγνωση και παρακολούθηση της θεραπείας των ασθενών αυτών. Συνήθως δεν συνυπάρχει κίρρωση και δεν πρέπει να συγχέεται με το ΗΚΚ της παιδικής ηλικίας. Αγγειακή διήθηση μπορεί να συνυπάρχει, ενώ μεταστάσεις ανευρίσκονται κυρίως στους πνεύμονες (20% τη στιγμή της διάγνωσης), στους ενδοκοιλιακούς λεμφαδένες και στον εγκέφαλο.
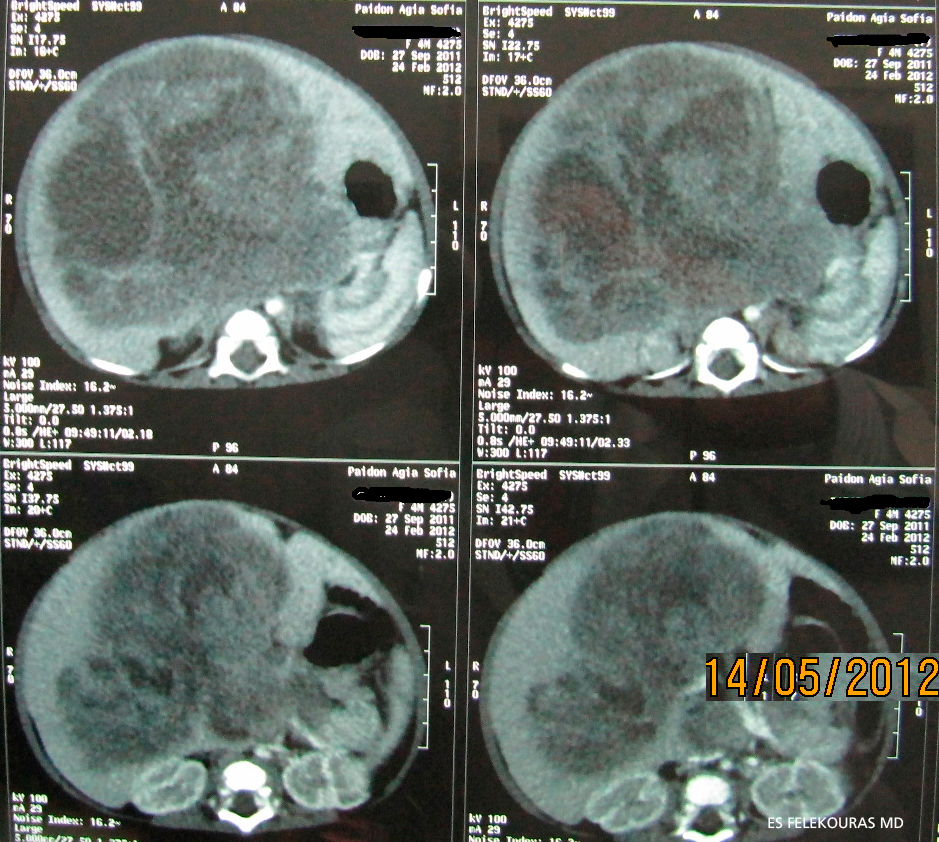
Η διάγνωση τίθεται με το US και επιβεβαιώνεται με την ΑΤ και τη MRI, με τις οποίες σχεδιάζεται το πλάνο της χειρουργικής θεραπείας, όπως και για κάθε όγκο του ήπατος. Πρέπει να τονισθεί ότι ο όγκος είναι σχετικά ανάγγειος (Εικόνα 1).
Εικόνα 1: Tεραστιο ηπατοβλαστωμα σε παιδιατρικο ασθενη.
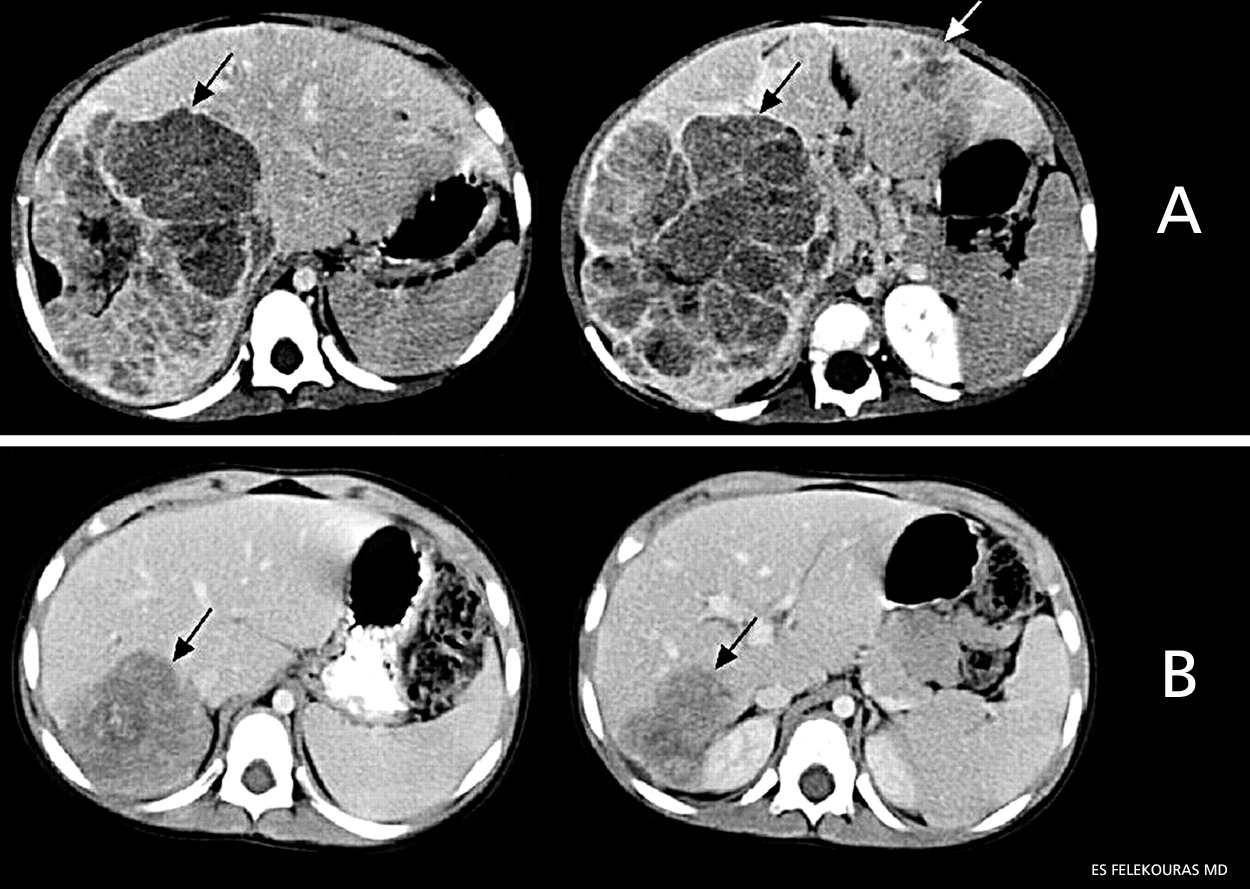
Εικόνα 2: ΑΤ ασθενούς με ηπατοβλάστωμα πριν (Α) και μετά χημειοθεραπεία (Β).
Θεραπεία
Αν ο όγκος κατά τη διάγνωση κριθεί (σπάνια) εξαιρέσιμος, η θεραπεία εκλογής είναι η ηπατεκτομή με 5ετή επιβίωση μέχρι και 75%. Τις περισσότερες όμως φορές, το ηπατοβλάστωμα είναι επιθετικός όγκος, η δε θεραπεία εκλογής είναι ο συνδυασμός χημειοθεραπείας εισαγωγής με cisplatin και doxorubicin (neo adjuvant) για ελάττωση του μεγέθους του και εν συνεχεία ακολουθεί χειρουργική επέμβαση. Σε ασθενείς χωρίς μεταστατική νόσο και όχι στην αναπλαστική μορφή της, η R0 εκτομή προσφέρει 5ετή επιβίωση γύρω στο 60-70%. Ακόμη και το 50% των ασθενών με πνευμονικές μεταστάσεις μπορεί να θεραπευθεί με χημειοθεραπεία, ηπατεκτομή και εκτομή των μεταστάσεων. Σε ανεγχείρητες καταστάσεις λόγω μεγάλου όγκου ή πολλών αμφοτερόπλευρων εστιών χωρίς εξωηπατική επέκταση, η ΜΗ συνιστά μια επιλογή με καλά αποτελέσματα. Αν αντενδείκνυται η χειρουργική θεραπεία, τα αποτελέσματα είναι εξαιρετικά πτωχά.